Nyeri Akibat Kompresi Arteri Poplitea Pada Lutut, Ini Terapinya

Popliteal artery entrapment syndrome atau dikenal juga sebagai PAES adalah sindrom atau kumpulan gejala yang muncul akibat kompresi arteri poplitea yang berada di lutut bagian belakang. Kompresi umumnya terjadi akibat struktur anatomi yang tidak normal antara pembuluh darah dan otot serta sendi pada bagian lutut. Saat area sekitar lutut berkontraksi seperti saat melakukan aktivitas, kondisi ini selanjutnya menimbulkan penekanan pada saraf pada tibia. Popliteal artery entrapment syndrome umumnya terjadi pada mereka profesi atlit. Secara garis besar sindroma jebakan poplitea arteri dapat dibagi menjadi 2, diantaranya adalah : 1. Penyebab Anatomi Poplitea Arteri Entrapment Syndrome Kelainan atau variasi anatomi jaringan sekitar lutut menjadi salah satu penyebab sindroma jebakan poplitea arteri. Secara medis, variasi anatomi ini terbagi menjadi 6 tipe. Kondisi popliteal artery entrapment syndrome akan bertambah berat seiring waktu yang di picu aktivitas olahraga dan aktivitas harian lain yang menggunakan kaki atau lutut sebagai penopangnya. Tipe 1 : variasi arteri poplitea Tipe 2 : posisi arteri terhadap otot sekitar yang tidak normal Tipe 3 : posisi arteri terhadap otot dan jaringan ikat sekitar yang tidak normal Tipe 4 : arteri poplitea berada dibawah otot Tipe 5 : kompresi arteri dan vena poplitea Tipe 6: variasi lainnya 2. Penyebab Fungsional Penyebab fungsional Popliteal artery entrapment syndrome umumnya muncul pada atlet muda. hal ini disebabkan adanya pembesaran otot sekitar arteri poplitea. Olahraga yang memiliki risiko lebih besar menimbulkan Popliteal artery entrapment syndrome diantaranya adalah sepakbola, futsal, dan rugby. Berikut ini beberapa gejala yang sering muncul pada individu dengan sindroma jebakan arteri poplitea diantaranya adalah : Nyeri umumnya menyebar dan tidak terlokalisir, berada diantara bagian belakang lutut ataupun betis, terutama saat apabila penjepitan terjadi pada arteri tibia. Nyeri klaudikasio adalah gejala nyeri yang ditandai atau muncul saat penderita sedang beraktivitas (berjalan atau berlari) walaupun kadang-kadang dirasakan saat beristirahat (jarang). Nyeri yang hadir saat seseorang beraktivitas dapat menghilang setelah individu beristirahat antara 3 – 5 menit. Gejala iskemik atau berkurangnya pasokan oksigen pada ekstremitas dapat berupa rasa kesemutan, rasa seperti ditusuk-tusuk disertai rasa dingin. Diagnosis Poplitea Arteri Entrapment Syndrome Pada pemeriksaan fisik dokter akan mengajukan beberapa pertanyaan dan melakukan pemeriksaan untuk menentukan diagnosis dan menemukan penyebab utama sindroma jebakan arteri poplitea. Beberapa pemeriksaan fisik yang umum dilakukan pada pasien dengan dugaan popliteal artery entrapment syndrome. Antara lain pemeriksaan Ankle Brachial Index (ABIs) yang meliputi penggunaan tensimeter dan maneuver provokatif. Maneuver provokatif umumnya dapat mengurangi pulsasi perifer atau munculnya suara “bruit” yang terdengar dengan stetoskop pada arteri yang > 50% terjepit. Jika suara “bruit” atau pulsasi berkurang saat istirahat, maka diperlukan pemeriksaan penunjang lainnya. Pemeriksaan penunjang yang dapat dilakukan pada pasien dengan dugaan popliteal artery entrapment syndrome. Adalah USG Doppler dengan atau tanpa provokasi, CT angiography (CTA), Magnetic Resonance Imaging (MRI), dan MRI angiography (MRA). Saat pasien dengan popliteal artery entrapment syndrome tidak mendapat penanganan atau terapi adekuat. Hal ini selanjutnya dapat mengakibatkan gangguan fungsional pada pasien. Salah satu yang umum terjadi adalah mikrotrauma pembuluh darah, hematoma intramural (penggumpalan darah pada dinding pembuluh darah). Dan thrombosis (gumpalan darah yang menempel pada dinding dalam pembuluh darah). Yang selanjutnya dapat berdampak pada berkurangnya pasokan oksigen ke organ bersangkutan. Anamnesis, pemeriksaan fisik, dan pemeriksaan penunjang yang dihasilkan, umumnya dapat membedakan popliteal artery entrapment syndrome anatomi ataupun fungsional yang mempengaruhi penatalaksanaan berdasarkan penyebab. Pada penyebab popliteal artery entrapment syndrome yang disebabkan masalah anatomi. Dokter dapat menyerankan tindakan pembedahan eksplorasi dan dekompresi fossa popliteal, bypass, fasciotomy, maupun myotomy. Dalam beberapa kepustakaan disebutkan bahwa lebih dari 90% individu yang telah menjalani operasi akan dapat kembali berolahraga dalam kurang dari 3 bulan. Sementara pada sindoma jebakan arteri poplitea fungsional, dapat dilakukan tindakan injeksi botulinum toxin (botox) serta tindakan pembedahan. Tindakan pembedahan dapat dilakukan apabila pasien mengeluhkan gejala yang repetitif dan semakin berat.
Myofascial Pain Syndrome Adalah Nyeri Kronis Pada Otot dan Sendi
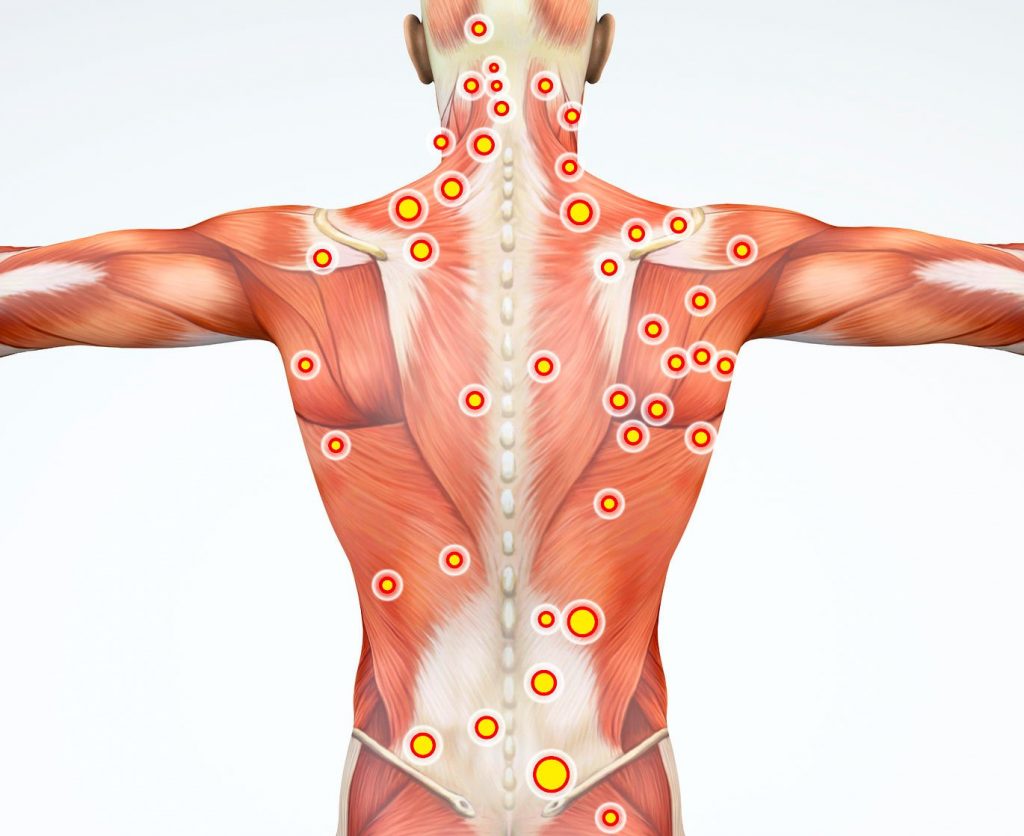
Myofascial pain syndrome atau nyeri myofascial adalah gangguan nyeri kronis yang mempengaruhi sendi dan otot (muskuloskeletal). Myofascial pain syndrome umumnya terjadi karena otot yang mengalami stress setelah digunakan berulang kali. Sebagai contohsaat Anda berolahraga atau mengoperasikan alat berat. Ada beberapa tanda atau gejala yang mungkin terjadi pada penderita myofascial pain syndrome, diantaranya adalah: Nyeri pada otot atau muskuloskeletal yang kondisinya semakin lama semakin memburuk tanpa ada perbaikan Saat otot yang mengalami nyeri ditekan, rasa nyerinya akan menjalar ke bagian tubuh Anda yang lainnya Gangguan tidur yang disebabkan rasa sakit pada sebagian otot atau seluruh tubuh Muncul kelemahan pada otot atau sebaliknya kaku otot Aktivitas gerak tubuh yang menjadi terbatas Penyebab Utama Myofascial Pain Syndrome Adalah? Mereka kelompok orang dengan myofascial pain syndrome atau MPS, titik nyeri yang dialami khususnya berpusat di dalam fascia. Fascia merupakan selubung tipis berwujud jaringan serat yang menyelimuti otot. Saat facia ditekan, rasa nyeri yang dialami pasien bisa terasa ke area tubuh lainnya, dan kondisi ini sangat mengganggu penderita. Baca juga : Korset untuk syaraf kejepit Bahkan dari beberapa literatur medis yang ada, rasa sakit karena myofascial pain syndrome dapat terus berlanjut bahkan semakin memburuk. Terdapat beberapa faktor yang meningkatkan risiko nyeri otot akibat myofascial pain syndrome, diantaranya adalah : Cedera pada otot. Cedera pada otot umumnya bersifat akut, adanya penekanan otot akan berlanjut pada terjadinya nyeri yang terasa menjalar. Gerakan berulang dan postur tubuh yang salah dapat meningkatkan risiko terjadinya nyeri myofascial pain syndrome. Stres dan cemas. Orang yang sering mengalami stres dan kecemasan cenderung meningkatkan titik pemicu pada otot. Salah satu teori yang mendukung kondisi ini adalah orang-orang cenderung mengepalkan ototnya. Hal ini merupakan suatu bentuk ketegangan berulang yang membuat otot rentan terhadap titik pemicu. Faktor lain penyebab myofascial pain syndrome adalah Faktor lain yang dapat meningkatkan risiko myofascial pain syndrome adalah gizi buruk, kurang aktivitas olahraga, kelelahan, perubahan hormon (menopause), kelebihan berat badan, dan merokok. Hal lain yang dapat memicu adalah sering berada di ruangan yang dingin seperti saat tidur di ruangan ber-AC. Bagaimana myofascial pain syndrome didiagnosis? Dalam mendiagnosis myofascial pain syndrome, dokter akan mencari titik yang menjadi memicu nyeri otot. Dokter juga mencari nodul lunak yang memicu nyeri ketika dilakukan penekanan. Secara medis terdapat dua jenis titik pemicu myofascial pain syndrome, diantaranya adalah : Titik pemicu aktif. Titik ini berupa nodul lunak di dalam otot yang terkait dan dapat memicu nyeri atau kedutan (berdenyut) saat ditekan Titik pemicu laten. Merupakan titik pemicu rasa nyeri ketika dilakukan tekanan. Titik ini tidak akan menimbulkan nyeri dalam jangka waktu lama, tapi dapat terpicu ketika Anda mengalami stres atau trauma. Terapi myofascial pain syndrome Ada banyak cara yang dapat dilakukan untuk mengatai myofascial pain syndrome, cara-cara tersebut mulai dari obat, hingga terapi bedah, termasuk diantaranya adalah : Obat yang direkomendasikan untuk mengatasi myofascial pain syndrome, diantaranya; Obat anti inflamasi non steroid atau NSAID, seperti contoh ibuprofen dan paracetamol. Obat penghilang rasa sakit atau analgesik, seperti contoh lidocaine, diclofenac, tramadol, dan tropisetron. Obat jenis relaksan otot, seperti contoh benzodiazepine dan tizanidin yang berfungsi mengurangi kejang otot. Obat antikonvulsan, seperti contoh gabapentin dan pregabalin yang mampu mengurangi nyeri dan kejang pada otot. Obat golongan antidepresan trisiklik yang bermanfaat mengatasi rasa sakit kronis, fibromyalgia, dan nyeri saraf, yang mirip MPS. Terapi botox Terapi Lain Ada banyak terapi yang dapat digunakan untuk meredakan rasa sakit akibat myofascial pain syndrome, seperti diantaranya dry needling dan terapi pijat. Ultrasound terapi dalam beberapa literatur telah berhasil mengatasi nyeri MPS yang berhubungan dengan rheumatoid arthritis (rematik). Perubahan gaya hidup Ada beberapa langkah perubahan gaya hidup yang bisa Anda lakukan di rumah untuk mengurangi rasa sakit dan meningkatkan kualitas hidup penderita myofascial pain syndrome, yaitu: Pemilihan kursi kantor yang baik untuk memperbaiki postur tubuh Anda. Coba sesuaikan tingkat ketinggian komputer Anda, sehingga jatuh pada garis pandang alami Anda atau tidak terlalu menunduk. Pilih matras tidur yang baik yang sesuai dengan posisi tidur Anda. Latihan yoga, pilates, atau teknik peregangan dapat meningkatkan kualitas hidup pasien dengan myofascial pain syndrome. Gunakan alat pijat pribadi atau getar. Mulai program olahraga atau latih otot. Kurangi stres. Kompres dingin segera setelah mengalami cedera otot. Gunakan juga kompres hangat untuk mengobati peradangan pada otot. Mandi menggunakan air panas. Meskipun semua orang pernah mengalami nyeri otot. Namun, jika nyeri pada otot tidak hilang atau semakin berat, meski sudah beristirahat atau konsumsi obat penghilang nyeri. Segera hubungi dokter Lamina Pain and Spine Center untuk mendapatkan perawatan yang tepat.
Korset Untuk Terapi Syaraf Kejepit, Ini Yang Harus Anda Ketahui

Syaraf kejepit merupakan penekanan pada bagian saraf, yang disebabkan berbagai kondisi umumnya berhubungan dengan struktur atau adanya kelainan pada tulang belakang, atau adanya trauma pada tulang yang mengakibatkan penekanan saraf. Dalam beberapa literatur, selain terapi obat, dan bedah. Terapi konvensional seperti penggunaan korset untuk mengurangi nyeri membantu pasien syaraf kejepit. Pada beberapa kasus penjepitan saraf dapat terjadi akibat postur tubuh atau posisi tubuh yang tidak sesuai saat bekerja. Duduk atau berdiri terlalu lama, hingga kebiasaan sering angkat beban berat menjadi pemicu terjadinya syaraf kejepit ini. Penanganan untuk masalah syaraf kejepit beragam, mulai dengan obat-obatan penghilang nyeri, fisioterapi, penggunaan korset sampai pembedahan. Penanganan untuk masalah syaraf terjepit ini sendiri tergantung dari seberapa parah kondisi yang dialami pasien, serta sesuai hasil pemeriksaan oleh dokter spesialis bedah saraf, bisa saja hanya menggunakan korset. Peran Korset Untuk Terapi Syaraf Kejepit Penggunaan korset untuk penderita syaraf kejepit sering dianjurkan, utamanya pada pasien yang tidak perlu melakukan operasi atau belum saatnya operasi. Korset juga sangat disarankan untuk digunakan pada pasien setelah menjalani operasi tulang belakang baik itu dengan metode bedah terbuka mapun minimally invasive spine surgery. Penggunaan korset lumbal sangat berguna saat letak penekanan syaraf atau kelainan pada pinggang atau punggung bagian bawah. Penggunaan korset bertujuan untuk mempertahankan postur yang baik dan mengurangi nyeri pada penderita syaraf terjepit. Baca juga : Endoskopi PELD Lama pemakaian korset lumbal dapat berbulan-bulan atau lebih bahkan bertahun-tahun bagi yang tidak perlu operasi, yang penting lakukan kontrol ulang untuk melihat perkembangan dari terapi. Korset lumbal untuk penderita syaraf kejepit dapat digunakan sepanjang beraktifitas, dan dapat dilepas saat mandi atau istirahat. Beberapa hal yang penting Anda ketahui dalam penggunaan korset untuk terapi syaraf terjepit diantaranya adalah : Selalu gunakan korset sesuai anjuran dokter Lakukan kontrol sesuai yang disarankan dokter Hindari mengangkat beban berat Terapi korset sebaiknya dibarengi dengan fisioterapi Batasi gerakan yang terlalu ekstrim pada penderita syaraf terjepit HIndari gerakan berulang yang terlalu sering dilakukan Selalu pertahankan posisi tubuh yang baik Jaga berat badan ideal tubuh Anda Pemilihan Korset Korset dapat digunakan untuk menopang bahu dan otot bagian belakang. Dengan demikian penggunaan korset untuk penderita syaraf kejepit dapat mencegah perubahan postur atau mempertahankan posisi tubuh yang baik yang disarankan. Perlu diketahui postur tubuh yang salah dapat memengaruhi penampilan, serta melemahkan otot perut dan punggung, yang meningkatkan risiko nyeri pada penderita syaraf kejepit. Maka dari itu penting bagi penderita syaraf kejepit menggunakan korset punggung agar posisi tubuh tetap terjaga baik. Gunakan korset yang tidak terlalu ketat agar nyaman dipakai. Alih-alih memperbaiki postur tubuh, korset yang terlalu ketat malah akan menghambat sirkulasi atau peredaran darah. Pilih ukuran yang sesuai dengan anatomi tubuh Anda. Sangat disarankanmenyesuaikan secara bertahap tingkat kekuatan topangan dengan kebutuhan Anda.
Pemeriksaan USG Muskuloskeletal

Pemeriksaan USG muskuloskeletal adalah pemeriksaan yang menggunakan gelombang suara untuk menghasilkan gambar otot, tendon, ligamen, saraf dan persendian di seluruh tubuh. Pemeriksaan ultrasonografi atau USG muskuloskeletal ini dilakukan untuk membantu mendiagnosis kondisi yang berkaitan dengan otot dan tulang, seperti keseleo, adanya robekan, syaraf kejepit, radang sendi dan lainnya. Pemeriksaan Ultrasonografi (USG) Muskuloskeletal Pencitraan dengan USG menggunakan gelombang suara untuk menghasilkan gambar otot, tendon, ligamen, saraf dan persendian di seluruh tubuh. Ini digunakan untuk membantu mendiagnosis keseleo, robekan pada otot/ligamen, jepitan saraf, radang sendi dan kondisi muskuloskeletal lainnya. Ultrasonografi aman, tidak invasif, dan tidak menggunakan radiasi pengion. Sebelum dilakukan, pemeriksaan USG tidak memerlukan persiapan khusus. Pemeriksaan USG musculoskeletal merupakan prosedur pemeriksaan tanpa nyeri yang dapat memberikan gambaran dalam tubuh dengan menggunakan gelombang suara. Menggunakan sebuah alat kecil – transduser – dan cairan seperti jel yang dioleskan ke bagian tubuh yang akan dilihat. Gelombang suara berfrekuensi tinggi akan mengalir ke transduser dan dengan komputer, gelombang suara tersebut menjadi sebuah gambar. USG ini tidak menggunakan sistem radiasi (seperti yang digunakan di rontgen). Gambar yang dihasilkan juga real-time, yang dapat menunjukkan struktur dan gerakan organ dalam serta darah yang mengalir di pembuluh darah sekalipun. Baca juga : Cara kerja USG Pemeriksaan USG muskuloskeletal ini merupakan tes noninvasif yang dapat membantu dokter menentukan diagnosis dan menyusun rencana pengobatan. Hasil pemeriksaan USG musculoskeletal ini dapat memberikan gambaran otot, tendon, ligamen, sendi, saraf, dan jaringan lunak di seluruh tubuh. Kegunaan Pemeriksaan USG Muskuloskeletal Hasil pemeriksaan ini biasanya digunakan untuk membantu mendiagnosis beberapa kondisi antara lain: Melihat adanya robekan tendon atau otot atau ligamen Mendeteksi adanya massa/tumor/kista/benjolan Melihat proses inflamasi atau adanya timbunan cairan di sendi Melihat adanya jepitan pada saraf, misalnya carpal tunnel syndrome Hernia Adanya benda asing di jaringan lunak (misalnya pecahan kaca) Dislokasi panggul pada bayi Ketidaknormalan otot leher pada anak dengan tortikolis Manfaat dan Risiko Pemeriksaan USG Muskuloskeletal Sebagian besar USG bersifat noninvasif (tidak perlu injeksi) Tidak menimbulkan nyeri Mudah digunakan dan hemat biaya dibandingkan teknik pencitraan lainnya Tidak menimbulkan radiasi Memberikan gambaran yang jelas dari jaringan lunak yang tidak muncul pada rontgen Memberikan hasil yang real time USG menjadi pilihan lain pada pasien yang memiliki ketakutan akan ruangan tertutup (klaustrofobia), misalnya mesin MRI Dibandingkan dengan MRI, hasil USG lebih detail saat menilai struktur jaringan lunak seperti tendon dan saraf Karena hasil USG real-time, juga dapat menunjukkan gerakan struktur jaringan lunak seperti tendon, sendi atau ekstremitas (lengan atau tungkai). Sendi panggul bayi, tidak seperti dewasa, tersusun dari tulang rawan (kartilago). Nah USG ini dapat melihat kartilago ini dengan jelas. Apa Keterbatasan Pemeriksaan USG Ini USG sulit menembus tulang, dan itu sebabnya hanya melihat permukaan luar struktur tulang dan bukan bagian dalamnya. Untuk memvisualisasi struktur tulang atau sendi tertentu, modalitas lainnya seperti MRI dapat digunakan. Gelombang suara tidak dapat menembus kedalaman tertentu, sehingga struktur yang lebih dalam tidak dapat terjangkau. USG belum terbukti dapat membantu mendeteksi cedera whiplash (whiplash injury) atau mencari penyebab nyeri punggung lainnya.
Bahaya Flat Foot Atau Telapak Kaki Datar Adalah
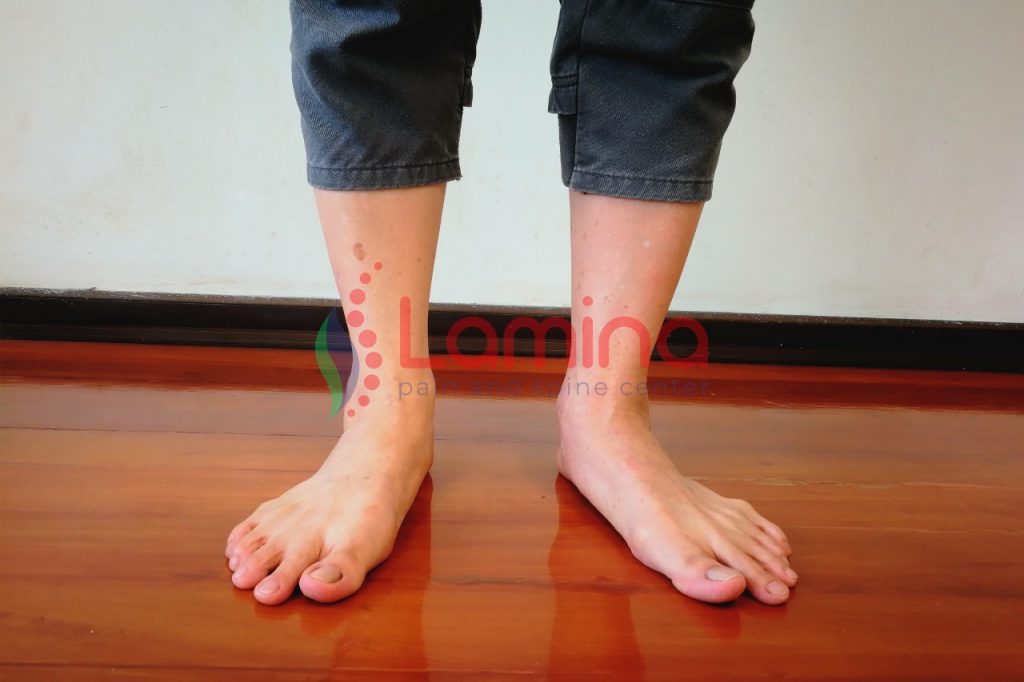
Bahaya telapak kaki datar atau flat foot adalah kondisi yang perlu dikenali agar tidak mengganggu aktivitas harian Anda. Telapak kaki datar atau flat foot adalah kelainan bentuk (deformitas) dari arkus longitudinal yang seharusnya melengkung namun ini mendatar. Kondisi ini dikenal juga dengan nama lain pes planus. Menurut dr Ibrahim Agung SpKFR, struktur pada kaki ini sangat berpengaruh terhadap biomekanik tungkai bawah karena lengkungan ini berfungsi mendistribusikan beban secara merata di kaki. Bahaya Telapak Kaki Datar Atau Flat Foot Adalah? Penelitian KD Gross dkk dan telah dipublikasikan dalam jurnal Arthritis Care & Research (2011). Membandingkan risiko terjadinya nyeri lutut dan kerusakan tulang rawan pada mereka yang memiliki telapak kaki rata dan yang tidak. Jumlah subjek dalam penelitian ini sekitar 1900 dan 22% diantaranya mengaku mengalami nyeri lutut. Subjek dengan telapak kaki datar memiliki risiko 1,3 kali lebih besar mengalami nyeri pada lutut dan 1,4 kali lebih besar mengalami kerusakan tulang rawan (kartilago) sendi lutut. Pes planus atau flat foot adalah kondisi yang meningkatkan risiko nyeri lutut sebesar 1,39 kali dan kerusakan tulang rawan di bagian dalam sendi lutut sebesar 1,76 kali. “Bahaya telapak kaki datar atau flat foot adalah perubahan postur tubuh dan perubahan pada cara seseorang bergerak (berjalan/berlari). Seiring berjalannya waktu maka sendi dan tulang rawan di lutut dapat mengalami kerusakan,” papar Gross sebagai peneliti utama dalam studi tersebut. Pada kondisi tertentu, kondisi telapak kaki seperti ini dapat menimbulkan nyeri yang berlangsung hingga dewasa atau rasa tidak nyaman. Jangka panjangnya akan menyebabkan nyeri pada telapak kaki, pergelangan kaki, lutut, selain itu juga menyebabkan trauma akut yang berulang hingga dapat berisiko menimbulkan kelainan bentuk (deformitas) pada kaki. Selain genetik, penyebab lain bentuk telapak kaki datar ini – namun lebih jarang – antara lain trauma, obesitas, kehamilan, aktivitas berlebihan, neuropati, dan sebagainya. Hal senada disampaikan Galbareath & Meera (2008) pada studi Framingham Foot and OA. Bahaya telapak kaki datar dapat menyebabkan pergelangan kaki dan telapak kaki menjadi tidak stabil saat beraktivitas seperti berlari. Bahaya telapak kaki datar lainnya adalah dapat menyebabkan ligamen dan tendon otot tibialis posterior mengalami peregangan secara berlebihan. Selain itu, telapak kaki dapat berputar ke arah dalam secara berlebihan (over-pronate) sehingga lutut berisiko bengkok yang nantinya akan berdampak pada otot-otot bokong. Risiko Timbulnya Masalah Nyeri Proses penuaan atau aktivitas fisik dapat memberikan tekanan terus menerus pada tulang dan jaringan lunak di tungkai bawah. Dengan telapak kaki datar, kerjanya sebagai shock absorber terpengaruh sehingga si pemiliknya cenderung tidak dapat berjalan lama, terasa lelah di kaki, dan nyeri. Kondisi lainnya yang mungkin timbul akibat pes planus ini antara lain: Bunion, benjolan pada ibu jari kaki Hammer toes, kelainan bentuk (deformitas) sendi ibu jari kaki Plantar fasciitis, penyebab nyeri pada tumit akibat ketegangan dan peradangan plantar fascia (ligamen penghubung tumit dan jari kaki) Bahaya telapak kaki datar seringkali terabaikan karena jarang menimbulkan gejala tertentu. Namun nyeri dapat timbul yang bisa disebabkan oleh beberapa faktor seperti perubahan lingkungan kerja, cedera ringan, kelebihan berat badan mendadak, berdiri/berjalan/melompat/berlari dalam waktu yang lama, dan pemakaian alas kaki yang tidak pas atau tidak sesuai. Penaganan Telapak Kaki Datar Atau Flat Foot Adalah? Tujuan penanganan telapak kaki datar adalah untuk membangun kekuatan jaringan lunak secara optimal dan juga menjaga tulang tetap sejajar atau dalam bentuk normalnya. Sebelum ditentukan penanganannya, kemungkinan dokter akan meminta Anda melakukan pemeriksaan penunjang seperti rontgen, MRI, atau CT scan Telapak kaki datar ini sebenarnya tidak memerlukan perawatan atau penanganan khusus namun jika menimbulkan nyeri atau sesuatu yang menurunkan kualitas hidup Anda, maka perlu penanganan yang lebih serius. Biasanya ditangani dengan: Obat antiinflamasi nonsteroid Pemakaian alas kaki tambahan Imobilisasi Terapi fisik Menurunkan berat badan yang berlebih, dan Perubahan aktivitas. Gunakan sepatu/sandal (alas kaki) tanpa hak dan memiliki ruang cukup di bagian jari kaki, atau tidak menyempit di ujungnya. Lakukan latihan yang dapat membantu memperkuat otot-otot kaki misalnya dengan berjalan tanpa alas kaki, menekuk (fleksi jari kaki), dan berjinjit. Namun sebelum latihan ini dimulai, konsultasikan dengan tim dokter di Klinik Lamina Pain and Spine Center yang juga memiliki Lamina Rehab Spine Rehabilitation yang memiliki dokter rehab medik yang berpengalaman.
Shin Splints Adalah Nyeri Pada Kaki, Umum Dijumpai Pelari

Shin splints adalah sebutan medis guna mengambarkan nyeri pada “tulang kering”, atau tungkai bawah bagian depan. Penyebab utama shin splints adalah aktivitas olahraga atau kondisi medis tertentu. Shin splints umum ditemui pada pelari atau individu dengan aktivitas berulang yang melibatkan pembebanan berat di kaki. Seperti contoh mereka pemain tenis atau pencinta olahraga basket. Pelari adalah individu berisiko tinggi mengalami shin splints. Disisi lain profesi penari dan militer adalah dua kelompok lain yang seringkali mengalami shin splints. Meski shin splints bukan masalah kesehatan yang mengancam jiwa penderitanya, saat kondisi ini dibiarkan dapat membuat penderitanya tidak dapat beraktivitas dengan normal. Nyeri diketahui sebagai tanda tubuh kita mengalami malah. Sehingga sangat disarankan bagi Anda untuk tidak melanjutkan aktivitas saat nyeri hadir. Nyeri akut umumnya dapat ditangani di rumah dan hilang dengan sendirinya dalam beberapa hari sampai 2 minggu. Definisi Shin Splints Adalah Shin splints atau dalam dunia medis disebut sebagai medial tibial stress syndrome adalah peradangan pada otot, tendon, dan jaringan tulang tibia. Nyeri shin splints umumnya dirasakan sepanjang tepi dalam tibia, di mana otot melekat pada tulang. Gejala shin splint adalah nyeri pada tulang kering awam menyebutnya sebagai tulang betis depan. Nyeri shin splint yang muncul pada penderita, ditandai dengan beberapa gejala, diantaranya : Nyeri sering dirasakan segera setelah memulai aktivitas atau olahraga Nyeri di tulang kering umumnya membaik setelah istirahat – terkadang nyeri dapat menghilang ketika Anda masih berolahraga, tetapi pada akhirnya menetap meskipun sedang berisitirahat Awalnya nyeri yang dirasakan terasa tumpul, tetapi dapat menjadi nyeri tajam hingga berat yang menganggu aktivitas Umumnya mengenai kedua tulang kering Nyeri akan dirasakan penderita pada tulang kering dengan luasan (lebih dari 5 cm) Menyentuh tulang kering akan mencetuskan nyeri shin splint muncul Pada beberapa kasus, shin splint dapat menyebabkan pembengkakan ringan Meski demikian nyeri pada tulang kering adalah tidak selalu shin splints. Nyeri pada tulang kering yang ringan dan luasan nyeri kecil dapat disebabkan oleh hal lain kondisi lain seperti fraktur pada tulang kering. Penyebab Lain Nyeri pada Tulang Kering Terdapat beberapa diagnosis medis lain yang gejalanya mirip dengan shin splint yang perlu Anda ketahui, diantaranya adalah; Nyeri pada bagian anterior tungkai bawah umumnya disebabkan sindrom kompartemen – pembengkakan di otot – yang menimbulkan ketegangan otot. Untuk mendiagnosis sindrom kompartemen, dokter akan melakukan beberapa pemeriksaan lain dengan tujuan mengukur jumlah tekanan. Terkadang diperlukan bedah dekompresi untuk membebaskan masalah pada pasien. Gejala sindroma kompartemen meliputi nyeri tungkai, sensasi berlebih pada saraf, yang selanjutnya dapat menyebabkan kelemahan otot pada pasien. Nyeri tungkai bagian bawah dapat juga disebabkan fraktur stress (patahan tulang yang tidak lengkap). Kondisi ini adalah masalah kesehatan yang serius dibandingkan shin splints. Pemeriksaan radiologi sangat dianjurkan pada kondisi ini, seperti rongten atau x-ray untuk mendiagnosis fraktur stress.Nyeri karena shin splints lebih sering ditemui di klinik dibandingkan nyeri akibat fraktur stress. Anda dapat menguji kondisi ini dengan cara gunakan ujung jari telunjuk, lalu tekan tulang kering. Saat Anda menemukan lokasi nyeri tajam dengan tepat, maka nyeri bisa dipastikan adalah akibat fraktur stress bukan karena shin splint.Tanda lain fraktur stress akan membaik pada pagi hari, karena tulang telah beristirahat sepanjang malam; shin splints seringkali menjadi lebih berap pada pagi hari karena jaringan lunak penderita mengalami spasme sepanjang malam. Gejala lain dari shin splints adalah nyeri saat mengangkat kaki area pergelangan dan memfleksikan kaki Anda. Penyebab Shin Splints Adalah Penyebab shin splints hingga saat ini tidak diketahui secara pasti. Namun, shin splints dapat dipicu saat otot atau jaringan penyangga tulang tungkai bekerja berlebihan dengan aktivitas berulang. Yang selanjutnya memicu pembengkakan jaringan pada area tulang kering. Beberapa kondisi meningkatkan terjadinya shin splints, diantaranya adalah : Perubahan aktivitas secara tiba-tiba – seperti baru memulai olahraga atau tiba-tiba menambah jarak atau kecepatan berlari Berlari pada permukaan keras atau tidak rata Penggunaan sepatu yang tidak tepat, sehingga tidak menyokong kaki dengan baik saat beraktivitas Kelebihan berat badan atau obesitas Memiliki anatomi kaki yang terlalu datar (flat feet) atau kaki yang miring ke sisi dalam (pronasi berlebihan) Mereka dengan otot betis tegang, pergelangan kaki yang lemah, atau tendon Achilles yang kencang Kelemahan menstabilkan otot panggul atau inti tubuh Fungsi tulang belakang bagian bawah yang buruk Lokasi shin splint paling sering adalah bagian medial (sisi dalam tulang kering). Shin splints anterior (ke arah luar tungkai) umumnya terjadi akibat ketidakseimbangan antara otot betis dengan otot di bagian depan tungkai. Baca juga : Nyeri pada kaki Shin splints seringkali dialami pelari pemula yang belum menyesuaikan diri terhadap tekanan dalam berlari atau yang tidak melakukan peregangan dengan baik. Pengobatan untuk Shin Splints Adalah Shin splints umumnya dapat sembuh dengan sendirinya, namun dalam beberapa kasus nyerinya akan menetap dan bertambah berat. Dari sisi medis, terapi shin splint dapat dibagi menjadi 2 kriteria yakni terapi non bedah dan terapi bedah. Pada terapi non bedah, yang dapat Anda lakukan di rumah adalah dengan Istirahat. Ini bermanfaat, karena shin splints umumnya disebabkan aktivitas berlebihan dan berulang dengan tumpuan utama kaki. Penanganan paling mudah shin splint adalah dengan istirahat cukup dari aktivitas yang memicu timbulnya nyeri. Menghentikan aktivitas fisik/ olahraga yang menyebabkan shin splints sebaiknya Anda lakukan selama 2 – 3 minggu. Saat nyerinya hilang Anda dapat kembali melakukan aktivitas normal secara bertahap. Jenis olahraga low impact, seperti berenang, sepeda statis, atau elliptical trainer dapat dilakukan sebelum melakukan olahraga berat seperti lari, tenis atau bermain basket. Penggunaan obat anti inflamasi non steroid, dapat diberikan dengan tujuan menghilangkan nyeri. Beberapa jenis obat yang ada di pasaran dan di jual bebas adalah parasetamol atau ibuprofen, obat ini terbukti mampu meredakan nyeri akibat shin splint. Kompres dingin dapat dilakukan penderita shin splint, lakukan kompres dingin selama 20 menit setiap sesi dengan 3-5 sesi/ hari. Tidak disarankan menempelkan es langsung pada kulit, gunakan media kain atau karet plastik. Penggunaan bebat atau perban elastis juga terbukti mencegah pembengkakan berlebih pada penderita shin splint. Cross training dan peregangan dapat membantu memperkuat struktur jaringan pada tulang kering, serta mengurangi bertambah beratnya nyeri akibat shin splint. Penggunaan sepatu yang tepat. Sepatu dengan dasar lembut dan ringan sangat disarankan digunakan saat melakukan aktivitas. Penggunaan sepatu yang tepat mampu mengurangi tekanan pada tulang kering. Terapi operasi pada shin
Dislokasi Sendi Siku Adalah Cedera yang Membuat Nyeri Tangan
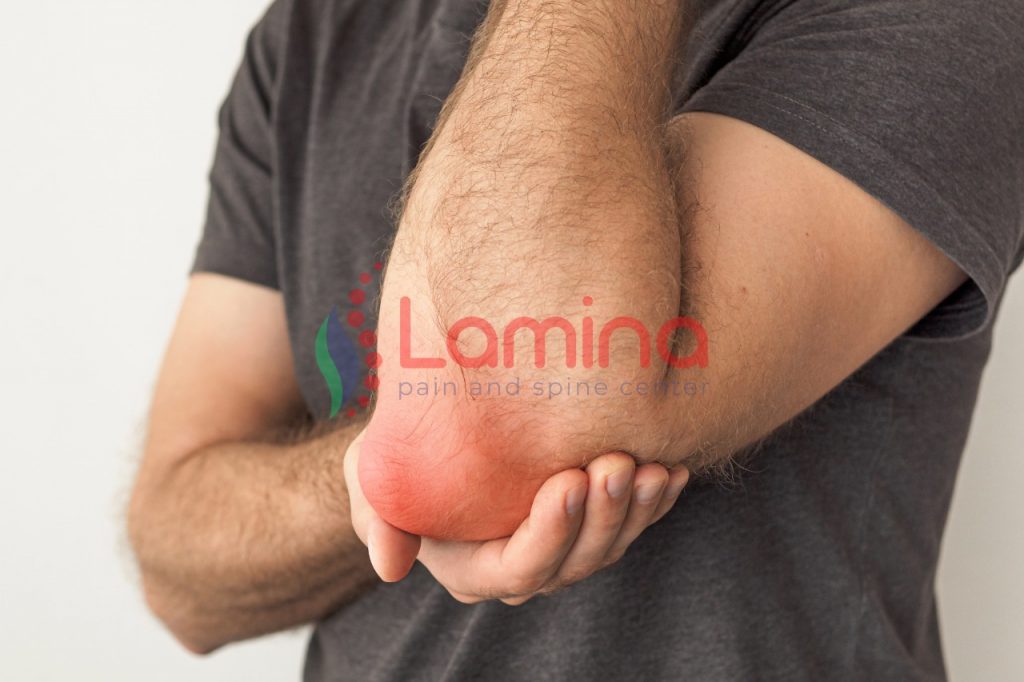
Dislokasi sendi tulang siku adalah salah satu jenis cedera dislokasi sendi yang timbul akibat bergesernya atau keluarnya tulang dari posisi semula atau posisi normalnya. Dislokasi sendi bagian siku ini bisa terjadi hanya sebagian (subluksasi) maupun secara komplet (seluruhnya). Dislokasi Sendi Tulang Siku Adalah Dislokasi sendi tulang siku adalah tempat kedua yang sering mengalami cedera setelah tulang bahu. Sendi siku memiliki tiga tulang utama. Tulang humerus merupakan tulang di lengan atas. Dua tulang lainnya – lengan bawah – adalah tulang radius dan ulna membentuk area siku ke bawah hingga ke pergelangan tangan. Masing-masing tulang ini memiliki bentuk yang unik dan berbeda. Ketiga tulang tersebut dihubungkan dengan ligamen untuk menjaga kesejajaran sendi tulang siku yang merupakan sendi engsel. Sendi engsel merupakan sendi yang memungkinkan pergerakan satu arah saja, misalnya lurus (ekstensi) dan tekuk (fleksi). Gerakan rotasi atau memutar dapat terjadi melalui soket sendi bahu sehingga lengan dapat memutar telapak tangan ke bawah (pronasi) atau ke atas (supinasi). Cedera siku atau dislokasi sendi tulang siku ini dapat berpengaruh pada beberapa gerakan tersebut. Apa Penyebab dan Tandanya? Dapat dikaitkan dengan olahraga. Olahraga yang biasanya dapat menyebabkan dislokasi sendi tulang siku adalah sepak bola, hoki, senam, voli, basket. Aktivitas olahraga diperkirakan menyumbang hingga 50% dislokasi elbow. Terjatuh dengan posisi tangan terbuka atau jatuh dengan tumpuan yang salah dapat menyebabkan dislokasi area ini. Penyebab lainnya adalah kecelakaan mobil saat Anda menahan benturan dengan menggunakan kedua lengan. Berdasarkan kerusakannya, dislokasi tulang siku terbagi menjadi: Dislokasi sederhana, berarti tidak ada patah tulang di sekitar sendi ini. Tidak memerlukan tindakan pembedahan untuk menanganinya. Dislokasi kompleks bila menyebabkan fraktur (biasanya pada lengan bawah) yang berbarengan dengan dislokasi siku. Pada yang kompleks, kadangkala memerlukan tindakan tertentu untuk menjaga siku dalam posisi normal. Dislokasi berat, bila disertai dengan kerusakan saraf dan pembuluh darah di area siku Tanda-tanda yang akan timbul bergantung pada tingkat keparahan cedera siku dan seberapa banyak struktur sekitar siku yang terkena dampaknya. Tanda-tandanya sebagai berikut: Memar Bentuk lengan berubah (mungkin ada tulang yang tampak keluar dari tempatnya) Kelemahan sendi Tidak dapat menggerakkan siku Nyeri Bengkak Bila kondisi dislokasi ini tidak ditangani dengan tepat, dapat berisiko mencederai saraf dan pembuluh darah di area siku. Komplikasi lanjutnya dapat berupa: Kekakuan sendi bahu Tidak dapat menggerakkan sendi bahu Kelemahan otot Bila mengenai salah satu saraf yang melewati siku (saraf medianus, ulnaris, radialis) dapat menyebabkan gejala neurologis seperti kebas, kesemutan, dan/atau kelemahan otot lengan, pergelangan tangan, dan hingga telapak tangan. Bagaimana Penanganannya Dislokasi Sendi Tulang Siku Sebelumnya, kadangkala dokter akan meminta dilakukannya pemeriksaan penunjang atau pemeriksaan radiologis (seperti MRI atau rontgen) agar dokter mengetahui dislokasi atau kerusakan yang ada. Penanganan dislokasi bergantung pada berat ringannya dislokasi yang terjadi karena perlu terapi dislokasi siku tangan merupakan suatu kondisi yang harus segera ditangani. Penanganan ini dilakukan untuk mengembalikan tulang pada posisinya dan mengembalikan fungsi lengan yang bisa dilakukan tanpa operasi maupun operasi bila diperlukan. Pada dislokasi sederhana, dokter kemungkinan akan mereposisi tulang siku yang akan dilakukan dengan bantuan obat penghilang nyeri untuk mengurangi rasa sakit yang dialami. Sebelumnya dokter akan memeriksa gerakan dan tanda-tanda yang ada di area siku. Setelah ditangani, atau terapi dislokasi siku tangan dilakukan kemungkinan dokter akan menyarankan program rehabilitasi medik atau fisioterapi guna memulihkan gerakan sendi siku.
Dari Bandung Menuju Klinik Nyeri Tulang Belakang

Mengatasi masalah nyeri memang tidak mudah, hal ini juga yang dialami warga Bandung, Kang Abay. Dari riwayat kesehatan yang ada, Kang Abay mengalami masalah syaraf kejepit. Ia sudah pernah mendapatkan terapi rehabilitasi dan intervensi nyeri di klinik di kota Bandung, namun tidak mengalami kesembuhan. Tak mau berlarut-larut Anisa istri Kang Abay segera mencari informasi klinik pengobatan syaraf terjepit melalui internet. Sebelumnya, Kang Abay juga pernah ditawari untuk dilakukan tindakan operasi terbuka di salah satu klinik nyeri di Kota Bandung. Klinik ini bekerja sama dengan rumah sakit, namun keluarga menolak. Bukan karena masalah biaya, melainkan karena kemungkinan risiko terjadinya komplikasi pasca tindakan operasi tulang belakang yang mungkin juga lebih berat. Saat itu dokter juga menyatakan jika angka keberhasilannya 50% saja. Sisanya ada kemungkinan tetap dalam kondisi demikian bahkan dapat juga terjadi kelumpuhan paska tindakan. Mencari Informasi Klinik Nyeri Bandung Tanpa Operasi Lelah mencari klinik nyeri yang mumpuni di kota bandung, akhirnya Anisa memutuskan berselancar di internet, ketemulah ia dengan Lamina Pain and Spine Center di Jakarta. “Oke agak jauh memang dari Bandung, tapi saya lihat review di google maps dan juga youtube terkait testimoni pasiennya, sudah banyak sekali.” “Bahkan dokter Mahdian sebagai senior, telah melakukan tindakan endoskopi PELD yakni terapi syaraf terjepit tanpa operasi pada 895 pasien,” ujar Anisa. Bisa dibilang ia merupakan dokter terbanyak melakukan tindakan terapi syaraf terjepit tanpa operasi di Indonesia bahkan di Asia Tenggara. Berbekal pemeriksaan MRI tulang belakang terbaru, Anisa dan kang Abay datang ke Jakarta, tepatnya di Klinik Lamina Mampang, Jakarta Selatan. Sebelumnya ia melakukan appointment dengan asisten dokter untuk konsultasi. Tarif konsultasi di Klinik Nyeri Tulang Belakang juga lebih terjangkau daripada di Bandung, hanya Rp 225.000. Menariknya lagi, ruang tunggu klinik sangat nyaman. Selama pandemi social distancing diterapkan. Pasien dan keluarga juga bisa mengambil snack dan coffee serta teh gratis di lantai 2. “Pokoknya nyaman banget,” ujar Anisa. Akhirnya setelah 1 jam menunggu, karena pasien memang banyak, ia bisa bertemu dengan dr Mahdian Nur Nasution sang pionir endoskopi spine di Indonesia. Dengan jumlah tindakan yang pernah dilakukan hampir di angka 1000 pasien. Pengalaman Dokter Klinik Lamina Dokter mahdian sudah sejak lama melakukan tindakan endoskopi spine yakni tahun 2017. Menurut dokter, angka keberhasilan terapi endoskopi spine mencapai 93%, ini lebih tinggi dibandingkan tindakan operasi spine konvensional. Banyak public figure yang sudah melakukan tindakan di Klinik Nyeri Tulang Belakang ini, sayangnya belum membuka cabang di Bandung. Kang Abay, akhirnya disarankan dr Mahdian, dokter Klinik Lamina untuk melakukan tindakan endoskopi PELD. 3 hari setelah kunjungan pertamanya. Jadwal tunggu tindakan adalah penyebabnya, sebenarnya dari sisi kesehatan sebelum tindakan, kang Abay sangat baik. Mulai dari pemeriksaan laboratorium sebelum tindakan, hingga hasil EKG nya. “Tak apa nunggu 3 hari, yang penting bisa dilakukan terapi tanpa operasi dengan dokter Mahdian,” kata Anisa. Dari sisi biaya, tindakan juga relatif sama dengan rumah sakit besar yang baru-baru ini membuka layanan endoskopi di Bandung yang ditawarkan dokter klinik nyeri disana. Namun dari sisi pengalaman dokternya, belum seberapa karena baru melakukan dalam angka tidak lebih dari sepuluh. Ini juga akan memengaruhi hasilnya, jadi mending agak jauh sedikit tapi hasilnya dan keterampilan dokternya mumpuni. Dari Bandung Sebelumnya Hingga Tindakan di Klinik Nyeri Sebelumnya, rasa nyeri syaraf kejepit Kang Abay terapi hanya diatasi dengan obat penghilang nyeri kadang kala juga dikombinasi dengan kompres dingin dan hangat untuk memaksimalkan obat. Terapi lain yang juga dilakukan adalah aktivitas olahraga peregangan ringan yang memang sebelumnya disarankan oleh dokter rehabilitasi medik di Bandung. Seperti jalan ringan hingga penggunaan sepeda statis dalam durasi atau waktu tertentu. Saat kondisinya tidak juga membaik, pemijatan ringan di punggung kang Abay juga dilakukan Anisa, karena tak tahan melihat suami tercintanya ini mengalami kesakitan. Pasca-tindakan endoskopi di Klinik Nyeri Tulang Belakang, Anisa dan Kang Abay juga melakukan kontrol pertamanya meski jauh dari Bandung. Hasilnya luar biasa, nyeri yang dikeluhkan juga sudah hilang, dokter Mahdian menyarankan untuk melanjutkan dengan fisioterapi menggunakan manuthera di minggu ke-3 untuk penguatan otot-otot bagian punggungnya di Lamina Rehab. Tak perlu khawatir lagi, soal biaya, pemulihan rehabilitasi sudah dijadikan dalam satu paket fisioterapi tulang belakang menggunakan alat manuthera yang hanya ada satu-satunya di Lamina Pain and Spine Center. Program terapi tulang belakang minimal dilakukan selama 6 kali untuk membantu meningkatkan fungsi otot, tulang dan jaringan sekitar tulang belakang agar lebih maksimal kondisinya.
Punggung Sebelah Kiri Sakit Seperti Ditusuk, Ini Penyebab Utamanya

Sakit punggung sebelah kiri seperti ditusuk merupakan keluhan yang tidak boleh dianggap remeh. Selain dapat mengganggu aktivitas sehari-hari, nyeri punggung sebelah kiri atas dapat menjadi tanda masalah kesehatan serius. Siapapun orangnya tidak ada yang mau merasakan nyeri punggung karena dapat mengganggu aktivitas, termasuk saat nyeri hanya dirasakan di satu sisi bagian kiri atas. Pernah merasakan sakit punggung sebelah kiri seperti ditusuk? Sebenarnya, apa yang terjadi pada tubuh saat Anda merasakan kondisi tersebut? Untuk mengidentifikasi nyeri punggung sebelah kiri atas kita dapat melihat secara anatomi organ apa yang ada di sisi kiri tubuh kita. Termasuk didalamnya adalah, ginjal, usus besar. Saat Anda merasakan sakit di punggung kiri atas bisa saja ada kaitan dengan gangguan organ tersebut. Penyebab Nyeri Punggung Kiri Atas Nyeri pada punggung tentu berbeda pada setiap orang. Ada yang merasa seperti ditusuk, ngilu, hingga tegang. Saat beraktivitas pun kondisi tubuh seseorang akan berbeda pula. Umumnya nyeri punggung kiri atas akan membaik dengan istirahat jika penyebabnya dari kelainan otot. Ada juga yang merasa nyeri jadi berkurang saat melakukan peregangan atau stretching, namun ada yang justru merasa bertambahnya nyeri di punggung atas. Dirangkum dari beberapa literatur yang ada, beriku penyebab sakit punggung sebelah kiri seperti ditusuk, diantaranya: 1. Kerusakan pada jaringan lunak punggung Saat otot atau ligamen pada punggung tegang, yang umumnya diakibatkan aktivitas berulang, peradangan bisa saja terjadi. Kondisi serupa berlaku saat otot seseorang robek karena aktivitas berlebih. Peradangan ini selanjutnya menimbulkan rasa nyeri pada punggung atas. 2. Gangguan rongga tulang belakang Dalam dunia kedokteran, rongga tulang belakang disebut dengan spinal column. Gangguan tulang belakang ini terjadi karena herniasi bantalan sendi, radang sendi, atau disfungsi pada sendi sacroiliac. Akibatnya, penderita akan merasakan rasa nyeri di punggung atas yang membutuhkan pertolongan medis segera. 3. Nyeri Punggung Kiri Atas Akibat Gangguan Fungsi Ginjal Sakit punggung sebelah kiri seperti ditusuk dapat menjadi tanda adanya batu ginjal. Rasa nyeri muncul saat batu ginjal bergerak mendekati uretra. Biasanya, selain nyeri punggung atas, gejala lain adalah rasa ingin buang air kecil terus-menerus. Tak hanya batu ginjal, infeksi ginjal juga bisa menjadi penyebab nyeri punggung sebelah kiri seperti ditusuk. Saat terdapat infeksi yang menjadikan adanya peradangan muncullah rasa sakit pada ginjal. Ini bertambah berat saat Anda bergerak atau mendapatkan tekanan. 4. Gangguan saluran reproduksi Ketika Anda mengalami sakit punggung sebelah kiri seperti ditusuk, bisa jadi tanda masalah pada saluran reproduksi. Gangguan ini umum terjadi pada wanita seperti endometriosis dan fibroid. Ciri-ciri rasa nyerinya seperti ditusuk dan menyebar hingga punggung bagian kiri atas. Nyeri akan semakin berat saat periode menstruasi hadir. 5. Kehamilan Wanita hamil juga dapat mengalami nyeri punggung bagian kiri. Saat hamil, bayi dalam kandungan mengalami pertumbuhan dan tubuh ibu harus menyesuaikan. Rasa nyeri yang dialami wanita hamil bervariasi mulai dari nyeri konstan, hingga nyeri seperti ditusuk. Dokter biasanya akan menyarankan wanita hamil olahraga ringan serta istirahat cukup untuk mengatasi rasa nyeri yang muncul. 6. Radang usus Peradangan usus besar disebut ulcerative colitis. Ketika seseorang mengalami ulcerative colitis, penderita akan merasa kram dengan nyeri bagian perut hingga ke punggung bagian atas. Selain itu, radang usus umumnya diikuti dengan gejala lain berupa diare, sakit perut, hingga penurunan berat badan. 7. Sakit Punggung Sebelah Kiri Seperti Ditusuk Akibat Gangguan pankreas Peradangan akibat gangguan fungsi pankreas dapat juga menyebabkan sakit punggung sebelah kiri seperti ditusuk yang menjalar dari arah depan. Umumnya, pasien akan merasakan nyeri yang semakin hebat usai mengonsumsi makanan tinggi lemak. Nyeri punggung bagian kiri dapat terjadi kapan saja. Entah itu saat tubuh kelelahan, kurang cairan, hingga karena masalah kesehatan lain. Jika nyeri punggung hanya disebabkan faktor kelelahan, ia akan hilang dengan sendirinya setelah Anda beristirahat. Namun, apabila nyeri punggung terjadi karena masalah kesehatan. Nyeri dapat menjadi ‘sinyal’ bahwa ada yang tidak beres dengan tubuh Anda. Periksakan diri ke Lamina Pain and Spine Center untuk mengetahui penyebab sakit punggung sebelah kiri seperti ditusuk Anda. Tindakan yang dapat dilakukan meliputi fisioterapi, pemberian obat, suntik, penggunaan penyangga tulang (brace), hingga minimally invasive surgery.
Persiapan Pemeriksaan Diagnostik Sebelum Tindakan Medis
Persiapan pemeriksaan diagnostik perlu dilakukan sebelum dilakukan tindakan medis. Pemeriksaan diagnostik merupakan salah satu pemeriksaan penunjang atau pemeriksaan tambahan yang dianjurkan dokter agar dapat membantu dalam proses penegakan diagnosis penyakit atau membantu dalam menyusun program pengobatan nantinya. Saat berkunjung ke dokter, dengan keluhan apapun, dokter akan melakukan berbagai pemeriksaan dari pemeriksaan fisik hingga pemeriksaan penunjang lainnya seperti pemeriksaan diagnostik atau radiologis, bila diperlukan. Diagnostik Adalah Diagnostik sendiri artinya adalah penentuan jenis penyakit berdasarkan gejala yang dirasakan pasien atau proses yang dilakukan seseorang dalam mengamati sesuatu hal yang mendasari terjadinya sesuatu. Pemeriksaan diagnostik seringkali dilakukan untuk membantu dokter mendiagnosis suatu keluhan atau juga mendeteksi penyakit. Sebelum memutuskan dilakukan pemeriksaan penunjang, dokter akan melakukan pemeriksaan riwayat medis dan fisik. Apa Saja Persiapan Pemeriksaan Diagnostik Itu? Berikut ada beberapa persiapan pemeriksaan diagnostik yang mungkin perlu dilakukan agar dokter dapat terbantu dalam menentukan rencana yang mencakup tindakan atau pengobatan yang tepat dan sesuai dengan kondisi pasien masing-masing. Rontgen atau x-ray Rontgen atau x-ray merupakan teknik pencitraan dengan menggunakan gelombang elektromagnetik yang menghantarkan gelombang radiasi yang dapat memindai bagian dalam tubuh. Hasil rontgen ini akan menghasilkan warna gambar yang bergantung dari kepadatan area yang dipindai. Hasilnya dapat berwarna putih (tulang dan materi padat lainnya), hitam (rongga) dan abu-abu (lemak dan otot). CT Scan Computerised Tomography (CT) Scan atau pencitraan tomografi terkomputerisasi, adalah prosedur pemeriksaan yang menggunakan sistem penggambaran digital dan sinar X untuk mendapatkan gambar penampang tubuh dan hasilnya diolah dengan komputer untuk menghasilkan gambar dalam irisan-irisan lebih detail yang jelas menggambarkan tulang, pembuluh darah, dan jaringan lunak. Mesin CT scan berbentuk seperti terowongan. Anda akan diminta berpuasa sebelum dilakukan CT scan jika diperlukan zat kontras yang disuntikkan untuk menyoroti pembuluh darah dan jaringan lebih jelas. Persiapan pemeriksaan diagnostik CT scan: Berpuasa minimal 6 jam sebelum CT scan dilakukan Memberikan informasi mengenai penyakit tertentu seperti diabetes, alergi, atau sedang dalam pengobatan tertentu Persiapan Pemeriksaan Diagnostik MRI Magnetic Resonance Imaging (MRI) atau pencitraan resonansi magnetik, merupakan pemeriksaan yang menggunakan teknologi magnet dan gelombang radio untuk melihat secara detail organ dari berbagai sudut. MRI dapat menghasilkan detail gambar untuk pencitraan jaringan lunak. MRI memberikan gambaran struktur tubuh yang tidak bisa didapatkan dari hasil pemeriksaan lain, seperti rontgen, USG atau CT scan. MRI ini dilakukan untuk membantu pemeriksaan tulang belakang untuk melihat kemungkinan adanya proses degenerasi (syaraf terjepit atau herniasi nukleus pulposus/HNP), tumor, infeksi, trauma/cedera, kelainan bawaan. MRI juga disertakan dalam pemeriksaan muskuloskeletal seperti lutut, bahu, siku, pergelangan tangan/kaki, mendeteksi robekan tulang rawan/tendon/ligament, tumor, infeksi/abses dan sebagainya. MRI tulang belakang, utamanya dapat menunjukkan: Kesejajaran tulang belakang Letak tinggi bantalan tulang Susunan (konfigurasi) tulang belakang Bantalan sendi antarruas tulang belakang (apakah normal, menonjol, ada tidaknya proses degenerasi) Saraf tulang belakang (apakah terjepit atau tidak) Hasil pasca tindakan (melihat kemungkinan adanya luka parut atau infeksi) Sebelum persiapan pemeriksaan diagnostik MRI, sebenarnya tidak ada persiapan khusus. Hanya saja, perlu melepaskan perhiasan atau aksesoris lainnya agar tidak mengganggu kerja mesin MRI. USG Ultrasonografi (USG) adalah prosedur pencitraan dengan menggunakan teknologi gelombang suara (ultrasound) berfrekuensi tinggi untuk menghasilkan gambar. USG menggunakan transduser yang bekerja dengan transmitter gelombang suara frekuensi tinggi. Gelombang ini akan diterima dalam bentuk sinyal listrik yang diartikan oleh mesin menjadi gambar di layar monitor secara langsung. Pemeriksaan USG ini juga dapat melihat sendi, kerangka, dan ligamen serta otot. Persiapan khusus sebelum dilakukannya USG (terutama dilakukan untuk menegakkan diagnosis peradangan pada tendon, tulang dan tulang rawan atau peradangan sendi. USG ini juga dapat membantu dokter untuk memandu tindakan injeksi. EMG Elektromyografi (EMG) merupakan proses deteksi, analisa dan pemanfaatan sinyal listrik yang berasal dari kontraksi otot saat otot bekerja. EMG dilakukan dengan menggunakan sebuah alat elektromiograf, yang merekam dan nanti hasilnya disebut dengan elektromiogram. Elektromiograf ini dapat mendeteksi aktivitas listrik yang dihasilkan oleh sel-sel otot baik saat istirahat maupun bekerja Tes EMG merupakan tes penting yang digunakan untuk mendiagnosis kelainan otot dan saraf yang berguna untuk mengevaluasi kelainan saraf tepi/perifer (kelemahan otot, kebas, kesemutan). Hasil tes EMG ini dapat membantu dokter untuk menentukan penyebab kelemahan otot misalnya cedera saraf yang terkait ke otot tersebut, atau gangguan neurologis. Persiapan khusus sebelum dilakukan tes ini, tidak ada. EEG Elektroensefalografi (EEG) merupakan teknik merekam aktivitas listrik di bagian otak dan mengubah informasi tersebut menjadi suatu pola digital dan tercatat di atas kertas yang disebut dengan elektroensefalogram. Alat yang merekam aktivitas listrik di otak ini disebut ensefalograf. Pemeriksaan EEG (disebut juga dengan tes gelombang otak) merupakan salah satu tes diagnostik utama pada epilepsi dan penting untuk: Menentukan jenis kejang Menemukan kelainan struktural, fungsional, metabolik yang terjadi di otak, seperti demensia, cedera kepala, infeksi, tumor, gangguan tidur, penyakit degeneratif, dan gangguan metabolik yang mengganggu fungsi otak Menemukan tempat aktivitas listrik otak yang abnormal Menentukan jenis epilepsi Membantu menentukan pilihan obat antiepilepsi (OAE) dan perjalanan penyakit epilepsi Persiapan sebelum EEG, antara lain: tidak dalam kondisi batuk, pilek, demam hindari makanan/minuman berkafein (kopi, teh) minimal 8 jam sebelum tes dilakukan rambut harus bersih (tidak memakai gel, hairspray, minyak rambut, dll) tidak perlu puasa
