Deker Lutut Jangan Salah Pilih, Level dan Tipe Penggunaannya
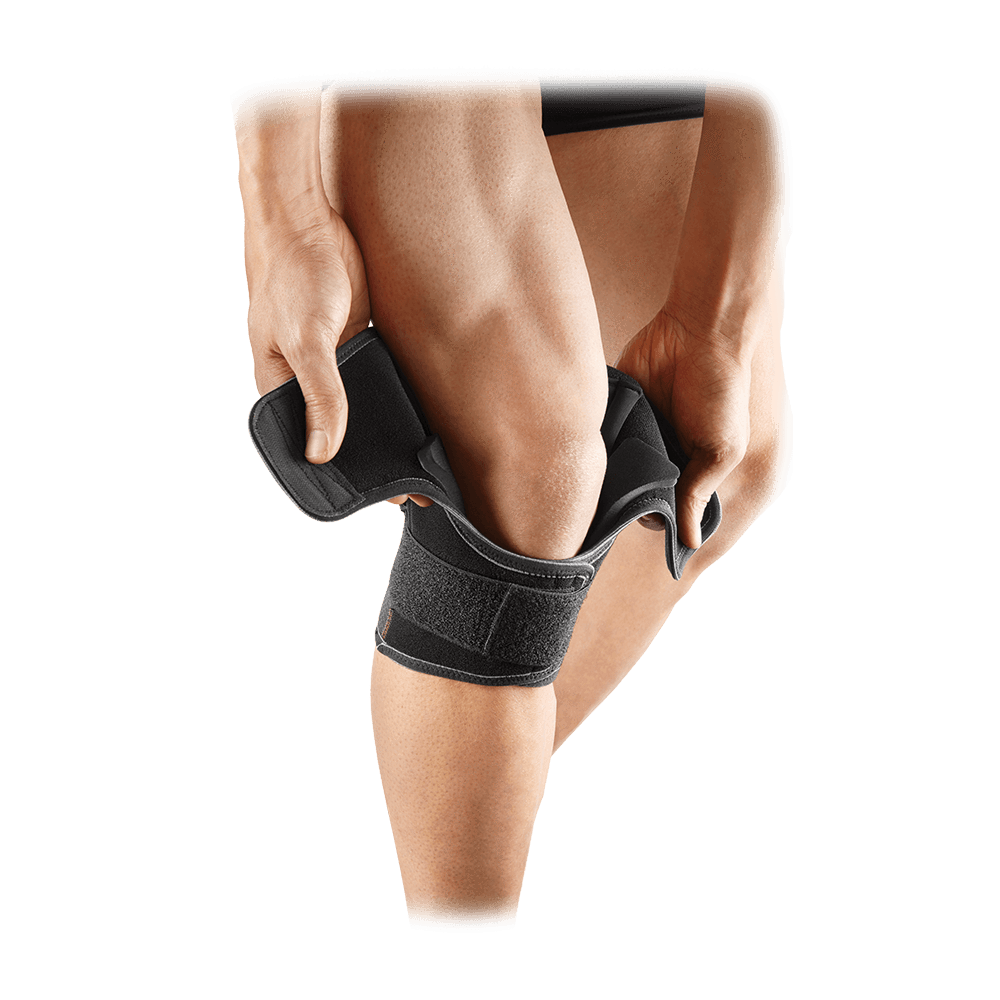
Tidak perlu diragukan lagi, deker lutut penting dalam proses perawatan cidera sendi, atau untuk pencegahan cedera lutut. Namun ternyata kita juga harus benar-benar tahu, memilih atau menggunakan deker yang tepat pada kondisi Anda. Mengetahui lebih banyak tentang bagaimana cara memilih deker lutut yang tepat pada setiap individu, mempengaruhi manfaat lebih dalam perlindungan lutut atau membuat proses penyembuhan terapi sendi menjadi lebih nyaman dan baik. Kapan penggunaan deker lutut? Secara umum, penyangga lutut atau dalam masyarakat kita dikenal sebagai deker, dapat digunakan jika Anda mengalami masalah pada lutut misalnya timbul rasa sakit, atau dapat juga digunakan dengan tujuan mencegah terjadinya cedera seperti dalam olahraga intensitas berat dengan kontak fisik atau olahraga yang rentan terjadi cedera lutut. Deker juga dapat digunakan untuk tujuan rehabilitasi medis seperti contoh pada kondisi cedera ACL. Penggunaan brace lutut, umumnya akan menyebabkan minimnya pergerakan atau keterbatasan gerak dibandingkan dengan kondisi normal. Deker lutut ini juga dapat digunakan pada penderita arthritis lutut untuk mengurangi nyeri dan kemungkinan inflamasi. Derajat perlindungan Dalam dunia medis, deker lutut memiliki derajat berbeda dalam melindungi lutut dari cedera atau dari kondisi medis lain. Perlindungan ini dapat dikelompokan mulai dari level 1, 2 hingga 3+. Pada deker level 1, fungsinya sebagai penahan beban sangat minimal, namun brace lutut ini lebih mudah digerakan atau dengan kata lain fleksibel. Brace jenis ini dapat digunakan untuk mengurangi nyeri pada sendi intensitas ringan hingga sedang pada aktivitas sehari-hari. Deker level 2, brace lutut jenis ini memberikan perlindungan lebih dibanding tipe deker level 1. Namun pergerakan pengunaannya menjadi lebih terbatas atau dengan kata lain tidak fleksibel, dengan pergerakan yang lebih terbatas. Tipe brace ini seperti wrap, hingga starps. Brace jenis ini memberikan fungsi penyangga lutut ringgan hingga sedang, dapat juga berfungsi mengurangi rasa sakit terutama yang diakibatkan tidak stabilnya ligament, atau karena kondisi penyakit tertentu seperti inflamasi pada tendon. Deker level 3, merupakan penyangga lutut yang baik, dengan keterbatasan gerak yang tingggi. Penyangga jenis ini umumnya memiliki berat yang lebih dibandingkan brace level 1 atau 2. Ini baik untuk proses pemulihan pasca tindakan pembedahan pada lutut, untuk mencegah kemungkinan cedera. Jenis deker lutut Ada beberapa jenis deker lutut, yang ada di pasaran seperti contoh tipe sleeves, wrapround, hinged, hingga straps. Berikut ini penjelasan mengenai jenis brace dan pengunaannya, antara lain; Sleeves. Deker jenis ini ada dengan berbagai ukuran, yang penggunaannya di masukan ke kaki mengelilingi lutut anda. Tekanan dari brace ini akan mengurangi rasa sakit dan juga pembengkakan yang terjadi. Baik untuk mengurangi nyeri pada lutut derajat ringan hingga sedang dan juga membantu kondisi arthritis lutut derajat ringan, sleeves ini nyaman digunakan dan dapat digunakan di bawah celanan panjang Anda, sehingga tidak terlihat dari luar. Wraparound. Deker jenis ini sering ditemui penggunaannya pada atlet olahraga yang memiliki masalah nyeri pada lutut derajat ringgan hingga sedang dan memberikan efek penyangga yang lebih baik dibandingkan dengan tipe sleeves. Deker jenis ini sangat mudah dalam pemakaiannya, dan dapat digunakan dalam program latihan tertentu. Deker hinged. Jenis brace ini digunakan umumnya setelah tindakan operasi pada lutut. Baik pada pasien maupun atlet yang membutuhkan lever perlindungan struktur penyangga lutut yang tinggi. Jenis deker ini juga berfungsi menjaga ligamen tetap stabil dan membantu proses penyembuhan serta menghindari cedera. Dokter spesialis lutut akan merekomendasikan penggunaan deker ini pasca tindakan operasi. Struktur deker lutut ini kaku, namun tetap nyaman digunakan, dengan harga yang relatif lebih mahal. Strap. Brace model ini merupakan solusi bagi para penderita nyeri lutut utamnya akibat runners knee atau jumper knee, tendinitis patella, osgood schlatter dan beberapa masalah tempurung lutut lainnya. Deker ini dapat digunakan dibawah celana, dan mudah untuk dibuka dan pasangkan. Penggunaan deker ini mampu mencegah terjadinya cedera patella, dan meminimalkan nyeri lutut dengan cara memberikan tekanan pada tendon. Untuk Olahraga Untuk kegiatan olahraga, seperti voli, lari, basket, futsal, sepak bola hingga bersepeda, tipe deker lutut yang bisa Anda gunakan adalah sleeves panjang. Harga deker lutut ini mulai dari kisaran 60 ribu hingga 400 ribu di toko online, dan baik untuk kesehatan lutut Anda. Pada kondisi cedera lutut ringan alat ini juga bisa Anda gunakan. Dari sekian banyak tipe deker lutut yang di cari umumnya adalah merk Oppo, Mizuno, Jeido, yang bagus untuk olahraga badminton. Konsultasikan dengan dokter spesialis lutut Anda di klinik patella untuk memilih, jenis deker mana yang tepat untuk kondisi Anda. Pemilihan yang kurang tepat dapat mengurangi efektivitas terapi atau pencegahan trauma.
Saraf Kranial, Tugas Dan Fungsi Utamanya Bagi Tubuh
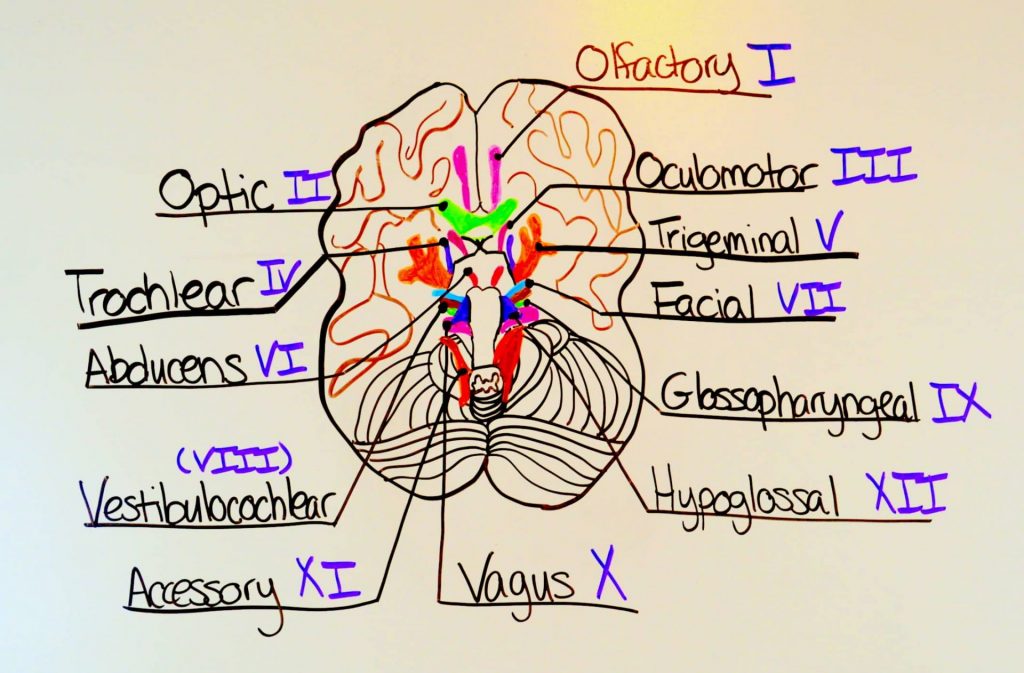
Harum dan nikmatnya makanan masih Anda cium dan rasakan secara baik? Beruntung Anda tidak sedang dalam gejala influenza atau mungkin gejala terinfeksi virus COVID 19. Namun lebih dari itu fungsi panca indra kita ternyata ada peran penting saraf kranial atau saraf di kepala Anda. Yuks sama-sama kita kenali 12 saraf kranial yang penting dalam fungsi tubuh kita. Dalam dunia kedokteran saraf kranial disebut juga nervus kranial dengan tanda angka Romawi. Saraf kranial memiliki peran yang cukup penting dalam mempersarafi gigi, wajah dan lidah tidak hanya pada hidung dan mata saja. Tugas Saraf Kranial Dunia kedokteran membagi 2 fungsi syaraf kranial yaitu dalam persarafan fungsi motorik dan sensorik. Pada fungsi sendorik saraf ini bertugas dalam mengoptimalisasi fungsi indra penciuman, penglihatan dan pendengaran. Sementara itu fungsi motoriknya bertugas membantu pergerakan otot di daerah kepala dan leher. Hilangnya kemampuan diatas dapat mengindikasikan adanya masalah atau gangguan respon saraf kranial, secara lebih lengkap, hilangnya respons normal dapat mengidentifikasi: Kegagalan penerimaan stimulus (input) Kegagalan dalam memberikan respons yang tepat (output) Kombinasi kegagalan input dan output. Dari 12 saraf kranial yang ada dan terhubung dengan batang otak. Saraf-saraf ini memiliki fungsi dan peran masing-masing baik sensorik maupun motorik. Berikut ini peran dan fungsi syaraf kranial secara medis, antara lain; Saraf Kranial Olfaktori (N I) Fungsi utama saraf kranial ini adalah sebagai saraf sensorik, untuk membantu kerja penciuman. Saraf mengirim informasi sensor penciuman dari hidung ke otak, umumnya terkait bau, baik sedap maupun tak sedap. Pada kondisi medis tertentu jika perlu pemeriksaan respon saraf ini dokter akan meminta Anda, memejamkan mata, dan Anda akan meminta membedakan bau yang dihirup baik itu berupa aroma kopi, teh, atau yang lainnya. Syaraf Kranial Optikus (N II) Fungsi dari saraf kranial ini adalah sebagai saraf sensorik, yang peran utamanya pada indra penglihatan. Saat mata kita menerima sensor dari luar bersama dengan bagian pendukung mata lainnya. Saraf kranial optikus selanjutnya mengirimkan sinyak ke otak untuk diolah dan mersepons obyek yang di informasikan. Untuk memeriksa respons saraf ini tenaga medis atau dokter biasanya menggunakan snelend card, atau cara lainnya dengan melakukan pemeriksaan lapang pandang Syaraf Kranial Okulomotoris (N III) Saraf ini memiliki 2 fungsi aitu mengontrol otot serta respons pupil mata. Dari 6 keseluruhan otot mata, 4 diantaranya diatur oleh saraf kranial okulomotoris. Fungsinya membantu pergerakan bola mata, dan menjaga fokus mata. Respon cahaya yang diterima mata juga diataur oleh saraf ini, sehingga dalam kondisi tertentu pupil yang menerima cahaya dapat membesar atau mengecil. Saraf Kranial Trokhlearis (N IV) Seperti syaraf kranial okulomotoris, saraf ini juga berperan dalam mengkontrol pergerakan mata ke dalam atau ke bawah dan memelototkan bola mata, hingga mengembalikannya pada kondisi normal. Untuk memeriksa fungsi saraf ini dokter atau tenaga medis akan menyarankan Anda melakukan test putaran bola mata, mengerakan konjugtiva, inspeksi kelopak mata hingga melakukan test refleks pupil dengan bantuan senter atau pencahayaan. Saraf Kranial Trigeminus (N V) Saraf trigeminus merupakan syaraf kranial terbesar, dengan dukungan pada fungsi motorik dan sensorik. Syaraf kranial trigeminus secara medis terbagi dalam 3 kelompok, yakni; 1. Optalmikus. Bertugas memberikan informasi sensorik pada wajah bagian atas, seperti dahi, kulit kepala dan kelopak mata. 2. Maksilaris. Berperan dalam fungsi sensori bagian tengah wajah seperti pipi, bibir atas dan hidung. Saraf ini juga diketahui mempersarafi gigi yang ada pada bagian rahang atas. 3. Mandibular. Berfungsi sebagai saraf motorik dan sensorik, yang mengirimkan informasi dari telinga, bibir bawah dan dagu. Rahang bagian bawah dan telinga, diatur oleh saraf mandibularisdemikian halnya dengan gigi pada rahang bagian bawah. Ketika ada masalah pada saraf ini, Anda akan mendapat diagnosis trigeminal neuralgia, setelah sebelumnya melakukan pemeriksaan menggunakan magnetic resonance imaging (MRI). Saraf Kranial Abdusen (N VI) Fungsi syaraf kranial abdusen adalah mengatur pergerakan bola mata (motorik) dan sebagian gerakan ekstraokuler seperti halnya melirik. Untuk melihat fungsi saraf ini dokter atau tenaga medis akan meminta Anda melakukan putaran bola mata, menggerakan konjungtiva, dapat juga melakukan inspeksi pada kelopak mata. Syaraf Kranial Fasialis (N VII) Mirip dengan saraf trigeminus, saraf kranial fasialis juga memiliki peran sensorik dan motorik dengan tugas utamanya adalah mengatur pergerakan atau ekspresi wajah. Selain itu saraf ini juga berfungsi sebagai perasa makanan, menerima rangsang luar telinga dan melakukan pergerakan pada kelenjar lakrimal, submaksilar dan submandibular. Untuk mengetahui apakah saraf ini bekerja secara optimal tenaga medis Klinik Lamina dapat menyuruh Anda melakukan beberapa gerakan pada wajah seperti senyum, menggerakan alis mata, menutup kelopak mata dengan tahanan, menjulurkan lida untuk hingga membedakan rasa gula dan garam. Syaraf Kranial Verstibulocochlearis (N VIII) Peran saraf ini lebih pada fungsi sensorik, yakni menjaga keseimbangan tubuh dan fungsi pendengaran. Syaraf kranial verstibulocochlearis terdiri dari 2 bagian utama yaitu vestibular yang menjaga tubuh perubahan dari gaya grafitasi dan koklearis yang mendeteksi getaran yang menghasilkan suara yang terdengar telingga. Untuk mengetahui fungsi saraf ini dokter akan melakukan beberapa pemeriksaan seperti test webber hingga test rinne. Saraf Kranial Glosofaringeus (N IX) Saraf ini memiliki peran sensorik dan motorik, terutama untuk mengenali sensasi rasa pada lidah bagian belakang seperti rasa manis atau asam dan juga melakukan pergerakan pada tenggorokan untuk melebar dan memendek. Bagian tengah dari telinga juga masih berhubungan dengan saraf ini. Untuk mengetahui fungsinya dokter dapat melakukan pemeriksaan dengan cara menyuruh Anda membedakan rasa manis dan asam. Saraf Vagus (N X) Saraf vagus memiliki peran sensorik dan motorik, ia juga menerima refleks muntah dan menelan sebagai fungsi saraf parasimpatik. Fungsi sensorik dari saraf ini berada pada tenggorokan, jantung dan organ perut. Sementara fungsi parasimpatik saraf ini mengatur detak jantung, pernapasan dan saluran cerna. Untuk mengetahui fungsi saraf ini dokter akan menyarankan anda melakukan beberapa gerakan seperti menyentuh faring posterior, pasien menelan saliva, hingga mengucapkan kata “ah” Saraf Kranial Aksesorius (N XI) Saraf aksesorius berperan dalam pergerakan otot leher (motorik) hingga bahu. Cara pemeriksaan fungsi saraf ini adalah dengan menyarankan Anda menggerakan bahu tanpa dan dengan adanya tahanan. Saraf Kranial Hipoglosus Fungsi utama saraf ini adalah untuk mengerakkan otot lidah atau fungsi motorik. Cara pemeriksaan saraf ini, dokter akan meminta Anda menjulurkan lidah dan menggerakannya dari sisi satu ke sisi lainnya.
Sistem Saraf Manusia, Cara Kerja Dan Bagian Utamanya
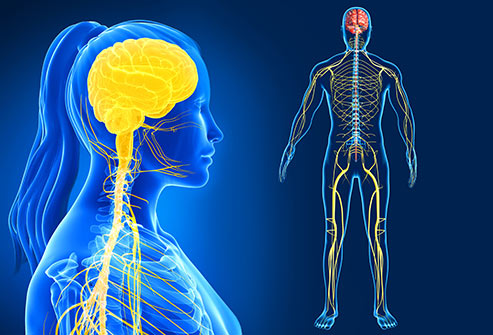
Sistem saraf adalah sistem organ pada mahluk hidup yang kompleks, berperan dalam mengatur dan mengoordinasikan aktivitas. Sistem syaraf berfungsi sebagai penerima rangsang indrawi, aktivitas motorik baik volunter dan involunter yang memungkinkan kita untuk melakukan berbagai kegiatan, seperti jalan, bicara, menelan, bernapas, berpikir, belajar, dan mengingat. Oleh karena itu sistem saraf merupakan jaringan rumit dengan jutaan sel saraf atau neuron, yang mengontrol tubuh manusia dalam satuan kerja utama. Sistem saraf manusia secara umum dapat dibagi menjadi 3 bagian yakni otak, sumsum tulang belakang, dan organ-organ sensorik (mata, telinga, dan organ lain). Lebih lanjut sistem syaraf bekerja dengan mengambil informasi dari bagian tubuh atau indera tertentu, memproses informasi, serta memicu reaksi, seperti menggerakkan otot, merasakan sakit, hingga bernapas. Dalam menjalankan kerjanya, sistem saraf terbagi menjadi dua struktur yaitu sistem saraf pusat dan sistem syaraf tepi. Saraf pusat terdiri dari otak dan sumsum tulang belakang. Sementara struktur saraf tepi yang menghubungkan saraf pusat ke seluruh tubuh terbagi dalam dua struktur, yaitu saraf motorik yang memediasi pergerakan yang disadari (volunter) dan sistem syaraf otonom yang meliputi saraf simpatis dan parasimpatis sebagai regulator pergerakan saraf involunter (tanpa sadar) seperti sistem saraf pencernaan. Pada tingkatan sel, sistem saraf didefinisikan dengan keberadaan sel khusus dalam hal ini neuron. Struktur khusus yang dimiliki neuron memiliki kemampuan mengirim sinyal secara cepat dan presisi ke sel lain. Anatomi Sistem Saraf Manusia Seperti paparan diatas, ada 3 bagian utama penyusun sistem saraf pada manusia, yang terdiri dari; Otak Otak merupakan pengendali utama fungsi tubuh. Organ otak merupakan bagian dalam sistem syaraf pusat manusia. Jika saraf pusat merupakan pusat kontrol tubuh, maka otak adalah markas kontrol utamanya. Sumsum tulang belakang Sumsum tulang belakang merupakan bagian dari susunan saraf pusat. Pada sumsum tulang belakang terhubung pada otak melalui batang otak dan kemudian mengalir sepanjang ruas tulang belakang. Saraf tulang belakang berperan dalam aktivitas sehari-hari dengan mengirimkan sinyal otak ke bagian lain tubuh dan memerintahkan otot untuk bergerak. Selain itu, sumsum tulang belakang berfungsi menerima sensor, memprosesnya, dan mengirimkan informasi ke otak. Sel saraf atau neuron Bagian dalam sistem saraf yang tidak kalah penting adalah sel saraf atau neuron. Fungsi neuron menghantarkan implus saraf secara cepat melalui serabut khusus. Berdasarkan fungsinya, neuron ada dalam tiga jenis, yakni neuron sensorik bertugas membawa pesan ke saraf pusat, neuron motorik bertugas membawa pesan dari saraf pusat, serta interneuron yang bertugas menghantarkan pesan antara neuron sensorik dan motorik di saraf pusat. Setiap neuron atau sel saraf terdiri satu badan sel yang terdapat inti sel dan sitoplasma. Setiap badan sel dengan inti akan memiliki dendrit, yang berbentuk seperti cabang dan berfungsi mengirimkan impuls ke badan sel. Badan sel juga memiliki akson, yang tugasnya membawa impuls keluar dari badan sel. Akson berbalut mielin, yakni lapisan padat berlemak yang melindungi saraf dan membantu mengirim pesan serta berfungsi sebagai pemberi nutrisi saraf. Fungsi Secara umum, sistem saraf pada manusia memiliki beberapa fungsi antara lain; Mengirimkan sinyal dari satu sel ke sel yang lain atau dari bagian tubuh yang satu ke bagian tubuh yang lain. Mengumpulkan informasi dari dalam dan luar tubuh manusia (fungsi sensorik sel). Mengirimkan informasi ke otak dan sumsum tulang belakang. Memproses informasi di otak dan sumsum tulang belakang (fungsi integrasi). Mengirimkan informasi ke otot, kelenjar, dan organ sehingga dapat merespon dengan tepat (fungsi motorik). Fungsi simpatik Sistem simpatik bekerja dengan mengatur respons perlawanan dari dalam tubuh ketika ada ancaman. Sistem ini mempersiapkan tubuh untuk mengeluarkan energi menghadapi potensi ancaman yang ada. Baca juga : Kode ICD 10 Sebagai contoh saat Anda sedang cemas atau takut, saraf simpatik akan memicu respons dengan mempercepat detak jantung, meningkatkan laju pernapasan, meningkatkan aliran darah ke otot. Sistem saraf simpatik juga berperan dalam mengaktifkan produksi kelenjar keringat, dan melebarkan pupil mata, sebagai respons situasi darurat. Fungsi parasimpatik Sistem parasimpatik berfungsi menjaga tubuh dalam kondisi normal setelah ada ancaman. Sistem parasimpatik akan memperlambat detak jantung, memperlambat pernapasan, mengurangi aliran darah ke otot, dan menyempitkan pupil mata. Atau mengembalikan fungsi tubuh secara normal. Masalah Kesehatan Pada Sistem Saraf Manusia Kerusakan saraf akibat penyakit tertentu dapat menyebabkan trauma atau luka pada sistem saraf manusia. Yang berarti neuron, kurang atau tidak dapat lagi mengirim sinyal ke bagian tubuh Anda yang lain. Masalah pada sistem saraf umumnya ditandai dengan beberapa kondisi seperti; Sakit kepala berulang Penglihatan buram Mudah lelah atau kelelahan tak kunjung pulih Mati rasa hingga kesemutan Tremor Hilang atau berkurangnya daya ingat Kehilangan koordinasi sebagian anggota gerak tubuh. Hilangnya kekuatan atau melemahnya otot Mengecilnya massa otot Gangguan emosional Perubahan perilaku Kejang Berbicara cadel Untuk informasi lebih lanjut dapat menghubungi Klinik Lamina melalui nomer telpon atau asistance center pada Whatsapp yang Anda tertera dalam artikel ini. Terimakasih.
Kode ICD 10 Di Indonesia

Keakuratan kode ICD 10 dalam diagnosis menjadi sangat penting. Karena kaitannya dengan pembayaran klaim pihak rumah sakit, era BPJS sekarang ini. Petugas rekam medis salah satu tugasnya mengkodekan diagnosis penyakit. Koder yang profesional harus memiliki pendidikan perekam medis yang memadai. Khususnya pada materi kode ICD 10. ICD 10 adalah suatu klasifikasi dan kodefikasi penyakit secara internasional yang sudah diterapkan di Indonesia sejak 1997, dan direkomendasikan Departemen Kesehatan Republik Indonesia. Berikut ini daftar kode ICD 10 terlengkap yang berisikan kode diagnosis penyakit mulai dari A sampai Z. Semoga membantu para koder, dan meminimalisir kesalahan pencarian bisa dilakukan melalui 2 bahasa Ingris dan Indonesia. Untuk pencarian melalui PC atau desktop silahkan tekan “Ctrl + F”. Lalu masukkan nama diagnosis yang ingin dicari sebagai contoh “Abdominal Pain” atau “Nyeri Abdominal” atau dapat juga “HNP” atau “Saraf Terjepit” seperti di Klinik Lamina. Sementara untuk pencarian kode ICD 10 menggunakan smartphone, silahkan tekan titik tiga di sudut kanan atas, lalu cari pilihan “Cari di halaman”. Ketik kode diagnosis ICD 10 yang Anda ingin ketahui dalam bahasa Ingris atau Indonesia, laltu tekan “Cari” atau gambar “Kaca pembesar” dalam keyboard ponsel Anda. Kode ICD 10 Diagnosis Penyakit A Bagian 1 Berikut ini tersusun berdasarkan nomer dan abjad untuk kode diagnosis ICD 10. Bedakan antara penulisan 0 (Angka kosong) dengan huruf O (huruf O) yang terlihat lebih besar dalam pengkodean ICD 10 ini. Semoga bisa membantu rekan-rekan koder terkait pengisian rekam medis, baik di Klinik maupun Rumah Sakit. Abdominal pain R10 Ablasi dan kerusakan retina H33 Ablasio retina / Cornea H33.2 Abortus iminens O20.0 Abortus infeksius O08.0 Abortus inkomplit O06.9 Abortus insipiens O02.1 Abortus lainnya O05 Abortus medik O04 Abortus spontan O03 Abses (luka) L02.9 Abses abdominal K65.0 Abses Axila L02.4 Abses apendicular/ apendikes K 35.1 Abses bartolini N75.1 Abses beplum J34.0 Abses CD N73.5 Abses cerebri Q06.0 Abses colli L02.1 Abses cornea H16.3 Abses coxal Q76.4 Abses dada J86.9 Abses ginggival K05.2 Abses ginjal N15.1 Abses hati amuba A 06.4 Abses hati/ liver/ hepar K75.0 Abses ingunialis L02.2 Abses kepala L02.8 Abses lutut kiri/ axila/ femur/ femoral L02.4 Abses mama N61 Abses mandibula K10.0 Abses otak G06.6 Abses pada dada J86.9 Abses pagina N76.0 Abses palatum K12.2 Abses palpebra H00.0 Abses pancereas K85 Abses pantat/ buttock/ glutea L02.3 Abses paraparingeal J39.0 Abses parienal K61.0 Abses paru J 85.1, .2 Abses paru J85.1 Abses peritonsilaris J36 Abses perodental K05.2 Abses perut K65.0 Abses pinggang kiri L02.2 Abses pipi L02.0 Abses post operasi/ luka oprasi T81.4 Abses renal N15.1 Abses Retroperitonial K65.0 Kode ICD 10 Diagnosis Penyakit A Bagian 2 Ingat untuk selalu membedakan kode ICD 10 antara penulisan 0 (Angka kosong) dengan huruf O (huruf O) yang terlihat lebih besar dalam pengkodean ICD 10 ini. Abses submandibula K12.2 Abses thorax J86.9 Abses turbo ovarial (ATO) N70.9 Abses umbilikal/ dinding (Abdomen punggung) L02.2 Achalasia cardia / esofagus K22.0 Achelasia congenital Q39.5 Achelasia pylorus Q40.0 Acute abdomen R10.0 Acute laringo tracea bronchitis J20.9 Acute myelocitic leukemia (AML) C92.0 Acute respiratory distress syndrom J80 Acute hepatic failure K72.0 Adamantinoma D16.5 Adenocarcinoma C11.1 Adenocarcinoma gaster C16.9 Adenocarcinoma Colon C18.9 Adenocarcinoma paru C34.9 Adeno tonsilitis cronis J35.2 Adenomycosio N80.0 Adnexitis N70.9 After Coming head O64.1 Agranulositosus D 70 Akibat dari kemasukan benda asing melalui lubang tubuh T15, T17 – T19 Alergi T78.4 Alergi rhinitis akibat kerja J 30.3 Acute lymphoblastic leukemia C95.7 Acute lymphocytic leukemia C91.0 Amoebiasis A06.9 Amoebiasis lainnya A06.0-.3 .5-.9 Amenorrhea N91.2 AMI (infark miokard akut) I21.9 Amputasi jari kaki satu S98.1 Anemia (gravis) D64.8 Anemia aplastik lainnya D 61 Anemia defisiensi zat besi D 50 Anemia hemolitik D58.9 Anemia lainnya D 51 – D 58, D 60, D 62 – D 64 Anemia paska pendarahan D50.0 Anencefalus bayi Q00.0 Anencefalus ibu Q35.0 Aneurisme Aorta Abdominal I71.4 Aneurysma aorta I71.9 Angina pectoris I20.9 Angina pectoris unstable/ pasca infark I20.0 Angiofibroma nasofaring D10.6 Angioauritic Alergi T78.3 Anomali intra cranial Q89.9 Anomia post partum O99.0 Anoptalmia Q11.1 Anorexia R63.0 Anthraks A 22 Antonea Uteri O62.2 Anxietas F41.9 Aorta insufisianis I35.1 Aorta stenosis Q25.3 Apasia R47.0 APB (Allergic Bronchopulmonary) O48.9 Apekia H27.0 Apendicitis K37 Apendicitis akut K35.9 Apendicitis kronis K36 Apendicitis perforasi K35.0 Apendicular K38.1 Apendix infilltrat K38.1 Apnea R06.8 Apnea bayi P28.4 Apneic spell R06.8 AR (Allergic rhinitis) A06.9 Aritmia I49.0 Artialgia M25.5 Artretis M13.9 Artritis belia M08 – M09 Artritis piogenik dan artritis pada penyakit infeksi dan parasit YDK di tempat lain M00 – M01 Artritis reumatoid M05 – M06 Artropati dan artritis M12 – M14 Artropati reaktif M02 – M03 Artrosis M15 – M19 Ascariasis B77.9 Ascites R18 ASD (Atrial septal defect) Q21.1 Akseptor implant Z31.2 Asidosis metabolik E87.2 Asma akibat kerja J 45 Asma bronkial J45.9 Asfiksia R09.0 Asfiksia berat P21.0 Asfiksia ringan P21.1 Aspirasi hidung T17.1 Aspirasi mekonium P24.0 Aspirasi minyak tanah/ benda asing/ makanan T17.9 Aspirasi pneumonia dewasa J69 Aspirasi pneumonia bayi P24.1 Astenea R53 Atelaktasis J98.1 Aterosklerosis I 70 Atoroma I70.9 Atresia ani Q42.3 Atresia duodeni Q 41.0 Atresia Ileum Q41.0 Atresia rectum Q42.1 Atrial fibrilasi (AF) I48 Atritis Rematik M08.0 AV block I44.3 Avulsion T14.7 Azotermia R79.8 Diagnosis Penyakit B Ingat untuk selalu membedakan kode ICD 10 antara penulisan 0 (Angka kosong) dengan huruf O (huruf O) yang terlihat lebih besar dalam pengkodean ICD 10 ini. Balanitis N48.1 Basalioma Canthus lateralis C44.1 Basalioma hidung/ pipi/ mata C44.3 Basalioma telinga C44.2 Batu staghorn N20.0 Batu empedu K80.8 Batu ginjal N20.0 Batu uretra/ BBB N21.1 Batuk rejan (pertusis) A37.9 Bayi belum lahir (Infartu) Z33 Bayi besar P08.0 Bayi kurang minum P92.2 Bayi mati P95 Bayi meninggal ibu hidup (KJDR – Kematian Janin Dalam Rahim) O36.4 Bayi normal Z38.0 Bayi sectio P03.4 Bayi vakum P03.3 BBLR (Berat bayi lahir rendah) F05.0 Benda asing pada telinga T 16 Berkelahi Y04 Bibir celah dan langit-langit celah Q 35 – Q 37 Bibir sumbing Q36.9 Bilgted ovum O02.0 Biliary kolik K80.5 Bisinosis J 66.0 Bleeding post coitus N93.0 Block Water Fever B50.8 Bloody diare K92.1 Bmdicardia R00.1 Bortolintitis N75.8 BPH (Benign prostat hypertrophy) N40 Bracial Palsy P14.3 Bronciektasis J47 Bronciolitis/ Acute J21.9 Bronchitis J40 Bronkitis akut J20.9 Bronkitis kronis J42 Bronchopneumonia J18.0 Bronkiektasis
Beragam Manfaat Asuransi Kesehatan

Saat ini berinvestasi dengan asuransi sudah banyak anggota masyarakat yang paham. Perusahaan asuransi kesehatan terikat untuk melakukan jaminan kompensasi untuk biaya medis jika pemegang polis sakit atau mengalami kecelakaan yang menyebabkan rawat inap. Secara umum, perusahaan asuransi bekerja sama dengan beberapa rumah sakit terkemuka untuk memberikan perawatan tanpa uang tunai kepada tertanggung. Jika perusahaan asuransi tidak memiliki ikatan dengan rumah sakit, maka akan mengganti biaya pengeluaran yang keluar oleh pemegang polis. Namun masih banyak juga sebagian masyarakat yang belum merasa yakin dengan manfaat asuransi kesehatan. Misalnya untuk biaya-biaya pemeriksaan sebelum tindakan, saat tindakan hingga pascatindakan, termasuk tindakan endoskopi tulang belakang. Manfaat Ikut Asuransi Kesehatan Hasil rangkuman dari beberapa sumber, berikut ini ada beberapa manfaat menggunakan asuransi kesehatan: Melindungi dalam pembayaran biaya medis Ikut asuransi kesehatan bertujuan untuk pembayaran biaya kesehatan dan medis tanpa harus mengganggu keuangan Anda secara umum dan memberikan proteksi untuk layanan kesehatan yang normalnya harus Anda bayar mahal. Semua biaya rumah sakit, termasuk rawat inap, ambulans dan biaya lainnya akan tercover oleh asuransi. Jadi, Anda bisa fokus pada proses pemulihan tanpa harus khawatir akan biaya yang tinggi dan proses pengurusannya. Mencakup penyakit kritis Saat ini beberapa asuransi sudah mencakup beberapa jenis penyakit kritis, misalnya gagal ginjal, stroke dan sebagainya. Coba tanyakan poin ini secara lengkap dan pastikan layanan ini bisa Anda manfaatkan dengan optimal. Tanpa perlu setoran tunai Perhatikan mekanisme pengajuan klaimnya. Ada klaim yang diajukan dengan sistem reimbursement, atau non-tunai. Pilih sistem pengajuan klaim yang paling mudah dan efektif sesuai dengan kebutuhan. Perlindungan tambahan Banyak organisasi yang melindungi pekerja dengan asuransi kelompok. Namun kadang kala kebijakan seperti itu tidak dibuat sesuai kebutuhan setiap individu, misalnya mungkin ada yang perlu asuransi kesehatan tambahan. Belum lagi jika Anda harus pindah kerja dan sebagainya. Itu sebabnya setiap individu perlu memiliki asuransi kesehatan yang bersifat pribadi. Membantu Anda agar lebih tertib mengelola uang. Setelah memutuskan, Anda harus membayar premi secara rutin. Jadi langkah berikutnya Anda harus menyisihkan dana agar ketika Anda membutuhkan asuransi tersebut tidak ada kesulitan. Jadi sebaiknya bicarakan layanan yang bisa diberikan asuransi dengan agen Anda secara teliti. Tanyakan kemungkinan tambahan manfaat lainnya pada agen asuransi agar Anda dapat memutuskan dengan baik. Jenis Asuransi Klinik Lamina Tak sedikit yang menanyakan asuransi yang bisa digunakan di Klinik Lamina Pain and Spine Center via telepon maupun whatsapp. Klinik Lamina hingga saat ini sudah bekerjasama dengan beberapa asuransi, yaitu: Takaful Keluarga Pertamina Bina Medika Reliance Indonesia Jasa Indonesia (Persero) BNI Life InHealth Indonesia Mandiri InHealth BRI Life Owlexa Health Care Prudential AA International
Osteofit Adalah Tulang Baru Tumbuh Penyebab Nyeri Tulang Belakang
Osteofit adalah jaringan tulang baru yang tumbuh dan dapat menyebabkan nyeri pada tulang belakang. Osteofit dikenal juga dengan istilah taji tulang atau bone spur ini dapat terekam dalam hasil pencitraan pada leher atau punggung. Namun sebenarnya osteofit ini dapat tumbuh pada tulang mana saja. Nyeri atau tidaknya memang tidak hanya akibat osteofit ini. Itu sebabnya untuk memastikan penyebab dan mendapatkan penanganan, sebaiknya konsultasi dengan dokter agar dapat menyusun rencana pengobatan yang efektif. Osteofit Adalah Seiring dengan proses bertambahnya usia, tulang-tulang juga akan berdegenerasi dan kadang kemampuan untuk menyerap goncangan (shock absorber) juga berkurang. Ketika Anda sudah mengalami pengapuran maka tulang rawan sendi mulai mengalami kerusakan pada lapisan tulang rawan (kartilago) mulai terkikis secara perlahan sehingga saat bergerak tulang akan mudah bergesekan. Tubuh akan merespons kondisi ini dengan cara membentuk tulang baru untuk melindunginya, dan ini proses tumbuhnya osteofit atau taji tulang. Osteofit yang tumbuh pada tulang belakang dianggap sebagai temuan normal pada hasil rontgen dan MRI orang dewasa. Padahal lapisan tulang rawan tersebut salah satu fungsinya adalah membantu tulang agar dapat bergerak dengan mudah. Penyebab Timbulnya Osteofit Faktor-faktor yang berperan dan mempercepat tumbuhnya osteofit antara lain: Cedera Postur tubuh yang buruk Stres Asupan gizi yang kurang baik Riwayat kesehatan keluarga atau keturunan Obesitas atau kelebihan berat badan Kelebihan berat badan dan merokok memang bukan penyebab utama tumbuhnya osteofit. Namun dua faktor ini dapat mempercepat terjadinya proses degeneratif. Peradangan juga dapat menyebabkan tumbuhnya osteofit, misalnya peradangan pada telapak kaki atau plantar fasciitis atau peradangan pada tendon Achilles. Penyebab Nyeri Tulang Belakang Osteofit dapat menjadi penyebab tulang belakang Anda nyeri, karena mengakibatkan: Peradangan sendi. Osteofit yang tumbuh pada sendi tulang belakang (sendi facet) menimbulkan gesekan sehingga lama kelamaan meradang sehingga memicu timbulnya nyeri, kekakuan otot dan lainnya. Menyempitnya foramen (rongga) tulang belakang atau stenosis spinal, sehingga menjepit saraf di area tersebut. Jepitan saraf mengakibatkan kesemutan atau seperti tertusuk-tusuk, dan nyeri. Jepitan saraf tulang belakang yang menimbulkan kelemahan otot, nyeri dan lainnya. Tumbuhnya osteofit – yang biasanya terjadi akibat gesekan berlebihan – merupakan sebuah gambaran tulang yang tumbuh berlebihan pada tulang, dan biasanya timbul sebagai reaksi terhadap adanya proses peradangan sendi (rematik) yang berlangsung. Tulang akan menghasilkan jaringan berlebihan sebagai cara untuk mencoba dan menormalkan ketidakseimbangan kekuatan di seluruh sendi. Gejala Akibat Osteofit Gejala yang Anda rasakan bergantung lokasi osteofit tumbuh, yang pada umumnya secara perlahan seiring dengan waktu, memburuk dengan aktivitas dan membaik saat beristirahat. Di leher Nyeri tumpul yang membaik dengan istirahat Penjalaran nyeri ke salah satu atau kedua bahu Terasa nyeri, kebas, atau kesemutan (seperti tertusuk-tusuk jarum) pada salah satu atau kedua lengan Kelemahan pada anggota tubuh atas (lengan) Sakit kepala yang asalnya nyeri pada leher belakang atau salah satu sisi leher yang menjalar bagian belakang kepala Kebas, kesemutan dan kelemahan otot pada kedua bahu, lengan, dan/atau tangan kemungkinan adalah gejala akibat adanya stenosis spinal akibat osteofit. Tulang belakang (lumbar/pinggang) Nyeri pada punggung bawah/pinggang saat berdiri atau berjalan Nyeri, kebas, atau kesemutan yang menjalar hingga bokong dan paha bagian belakang Kelemahan pada kedua tungkai/kaki Nyeri mereda saat membungkuk atau menekuk pinggang. Biasanya berada pada area sendi facet Penyebab stenosis spinal Nyeri, kebas, kesemutan dan/atau kelemahan otot yang biasanya pada kedua kaki dan lengan. Bila memengaruhi kaki, nyeri dapat memburuk saat berdiri atau berjalan dan membaik saat duduk. Taji tulang merupakan salah satu penyebab timbulnya stenosis spinal. Penyebab lain penyempitan rongga tulang belakang ini adalah penonjolan bantalan tulang, hernia nukleus pulposus (HNP), tumor, fraktur atau patah tulang, dan infeksi. Ketika tumbuh pada lutut menyebabkan nyeri, sulit menekuk dan meluruskan lutut. Selain itu juga bisa tumbuh pada kaki (pergelangan dan tumit) dan jari-jari yang kadang mengakibatkan tonjolan pada jari. Pengobatan dan Pemeriksaan Pengobatan bertujuan untuk meminimalkan nyeri dan mencegah kerusakan sendi lebih lanjut. Sebelumnya dokter akan melakukan pemeriksaan klinis dan fisik terlebih dahulu terkait dengan keluhan Anda. Jika perlu, dokter akan meminta Anda melakukan pemeriksaan radiologis seperti rontgen atau MRI. Rontgen, dapat menunjukkan pembentukan osteofit dan tanda-tanda degenerasi. MRI, dapat menilai jaringan lunak, seperti bantalan sendi, saraf, ligamen, otot, tendon, dan tulang rawan. Osteofit dapat tampak pada hasil pemeriksaan radiologis namun tidak berarti osteofit sebagai penyebab nyeri yang utama. Sebaliknya, hasil MRI dapat memberikan petunjuk tambahan yang memungkinkan dokter untuk dapat mempertimbangkan atau mengesampingkan diagnosis lainnya. Pilihan Pengobatan Biasanya pengobatan mencakup: Menurunkan berat badan bila berlebihan Melakukan program latihan rehabilitasi medik guna membantu memperkuat otot dan memperbaiki fleksibilitas otot Dokter meresepkan obat antinyeri nonsteroid untuk membantu meredakan nyeri dan peradangan Injeksi kortikosteroid Bila menimbulkan kerusakan yang lebih serius dan kelainan bentuk (deformitas) sendi maka kemungkinan perlu tindakan lebih lanjut atau tindakan operasi.
Bahu Kaku Frozen Shoulder, Penyebab Tidak Bisa Digerakkan

Bahu kaku frozen shoulder dapat membuat Anda tidak bisa mengangkat lengan. Saat kondisi ini terus dibiarkan, aktivitas fisik Anda, atau pekerjaan akan menjadi sangat terganggu. Mengenal Apa Itu Bahu Kaku Frozen Shoulder? Sendi bahu, seperti persendian lainnya, juga memiliki semacam kantong tipis namun relatif kuat untuk menahan cairan sendi normal pada sendi. Untuk mendukung fungsinya itu, kapsula tugas utamanya adalah menahan sendi dengan jaringan sekitar agar tidak mudah berpindah lokasi (dislokasi) dan kedua adalah membatasi rentang gerakan sendi bahu. Bila saja kapsula menjadi longgar, selain dapat membuat rentang gerakan menjadi meluas namun justru dapat membuat sendi bahu bisa bergeser atau dislokasi. Kondisi kebalikannya, bila kapsula ini menjadi padat atau mengeras, gerakan sendi bahu menjadi terbatas sehingga sendi bahu terjaga ketat tetap berada di tempatnya. Frozen shoulder atau adhesive capsulitis, adalah penyebab sendi kaku dan nyeri sehingga tidak bisa bergerak sama sekali. Bahu Kaku Frozen Shoulder Frozen shoulder atau bahu kaku ‘beku’ terjadi ketika bahu sulit bergerak karena adanya nyeri dengan keterbatasan gerak sendi. Nyeri bahu ini dapat menjalar hingga ke lengan sehingga terasa berat saat mengangkat lengan yang dapat mengganggu aktivitas harian. Aktivitas harian tersebut misalnya menyisir rambut, mengambil dompet pada kantong belakang celana, menggosok badan saat mandi, mengambil benda pada tempat tinggi, dan lainnya. Penyebab Bahu Tidak Bisa Diangkat Penyebab secara pasti frozen shoulder masih belum ada. Bila hal ini terjadi maka dapat menimbulkan bahu kaku, antara lain: Peradangan kapsul sendi yang menyebabkan ligamen bahu membengkak dan menebal serta mengakibatkan jaringan parut. Kondisi adhesi (perlekatan) sehingga ruang antarsendi (sendi dan lengan atas/humerus) menyempit sehingga tidak bisa bergerak dan nyeri. Menurunnya jumlah cairan sinovial pelumas sendi bahu yang berperan membantu mengurangi gesekan sendi dan membantu memfasilitasi gerakan sendi. Menurut Linaker (2015), frozen shoulder memiliki sebab akibat dengan pekerjaan seseorang terutama yang memerlukan gerakan ekstremitas atas atau lengan atas/bahu, misalnya membawa/mendorong/menarik/mengangkat beban berat, posisi bekerja dengan bahu terangkat, atau pekerjaan yang tidak memerhatikan masalah ergonomis. Selain itu ada beberapa penyakit yang dapat meningkatkan risiko Anda mengalami frozen shoulder, antara lain diabetes, gangguan pada tiroid (hipotiroid/hipertiroid), stroke, Parkinson. Dampak frozen shoulder yang tidak tertangani dengan baik, dapat memburuk terutama malam hari serta kesulitan untuk berbaring atau bahkan tidur pada malam hari. Kenali 3 Fasenya Frozen shoulder memiliki 3 fase berbeda dan setiap fasenya bisa berlangsung dari minggu hingga bulan. Ketiga fase tersebut adalah: Freezing atau fase nyeri. Berlangsung kira-kira 6 minggu hingga 9 bulan, dengan peningkatan nyeri bahu secara bertahap. Frozen atau fase bahu kaku/beku, berlangsung kira-kira 4-6 bulan dan sulit melakukan aktivitas harian, misalnya berpakaian. Namun nyeri sudah berkurang. Thawing atau pemulihan. Kekuatan dan gerakan bahu sudah membaik, begitu pula dengan nyeri yang sudah berkurang. Selain pemeriksaan fisik, mungkin dokter juga akan meminta Anda melakukan pemeriksaan radiologis seperti rontgen dan MRI. Rontgen untuk melihat ada tidaknya masalah yang berkaitan dengan tulang, misalnya terbentuknya taji tulang. Sedangkan MRI untuk mengidentifikasi ada tidaknya kerusakan jaringan misalnya pada robekan rotator cuff. Pemeriksaan radiologis ini juga bermanfaat dalam melihat adanya masalah lain pada area bahu, misalnya dislokasi bahu, serpihan tulang, pengapuran atau tumor. Perlu Penanganan Bahu Kaku Yang Tepat Frozen shoulder dapat teratasi dengan kombinasi dari hal berikut ini oleh dokter: Obat-obatan antiinflamasi untuk membantu mengatasi nyeri dan peradangan. Injeksi kortikosteroid untuk membantu mengatasi peradangan mengingat peradangan merupakan faktor kunci pada tahap awal kondisi serta membantu mengurangi nyeri. Dari beberapa studi, injeksi kortikosteroid telah terbukti memiliki tingkat keberhasilan sekitar 44-80% untuk membantu meredakan nyeri dengan cepat sehingga fungsi bahu pun bisa kembali pulih secara perlahan terutama pada Anda dengan nyeri sebagai keluhan utama pada tahap awal frozen shoulder. Namun terapi ini perlu secara bersamaan dengan terapi fisik. Terapi fisik atau rehabilitasi medik bertujuan untuk membantu mengurangi nyeri dan memperbaiki luas gerak sendi sehingga pasien dapat kembali beraktivitas seperti sediakala. Program terapi ini akan terprogram oleh dokter spesialis kedokteran fisik dan rehabilitasi dan disesuaikan dengan kondisi Anda. Selain itu, pilihannya dengan cara transcutaneous electrical nerve stimulation (TENS) untuk membantu mengendalikan nyeri dengan cara memblok saraf penghantar nyeri. Artroskopi, merupakan tindakan bedah mini untuk membuang jaringan parut yang menebal, membengkak yang menyebabkan perlekatan kapsula sehingga gerakan sendi bahu bisa pulih kembali. Tindakan ini biasanya pada kaku bahu frozen shoulder yang telah berlangsung selama 6 bulan dan tidak merespons dengan terapi lainnya. Penanganan utama adalah menghilangkan atau mengendalikan nyeri yang sebaiknya pada awal atau fase pertama (freezing). Pada tahap freezing, berbagai aktivitas yang memicu timbulnya nyeri harus berhenti terlebih dahulu.
Lokasi Tersering Saraf Kejepit Itu Dimana, Pinggang Atau Leher
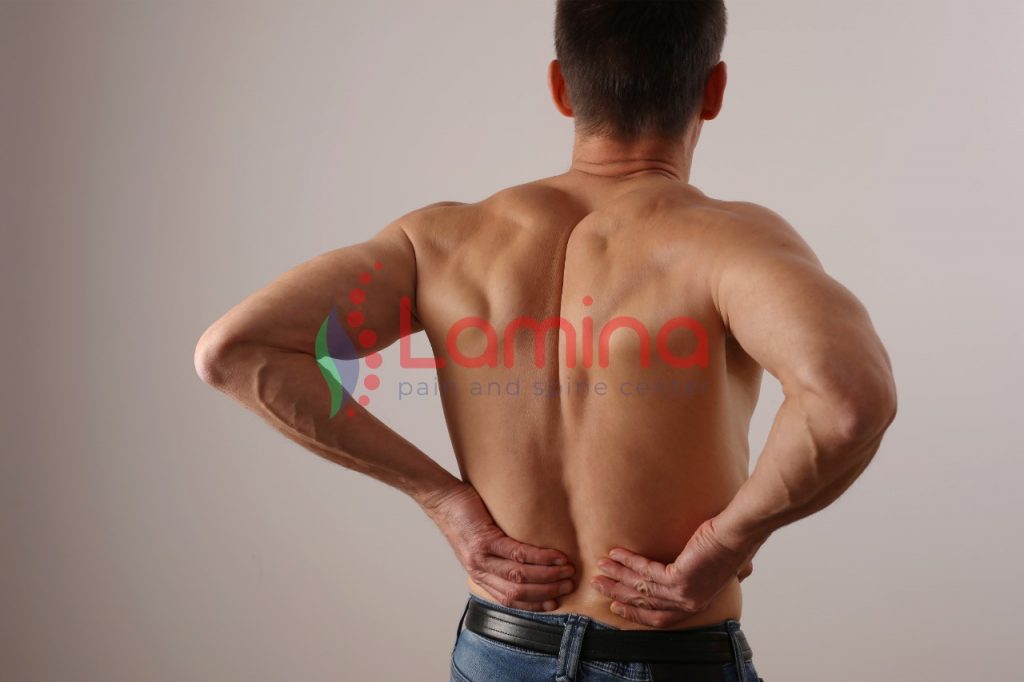
Lokasi tersering saraf kejepit adalah pada ruas tulang pinggang atau lumbar yang menyebabkan nyeri punggung bawah atau nyeri pinggang. Nyeri punggung bawah (NPB) atau area pinggang merupakan keluhan atau gejala akibat berbagai faktor, antara lain muskuloskeletal, saraf, vaskular (pembuluh darah), osteoporosis, dan lainnya. Salah satu penyebab nyeri area ini yang memerlukan tindak lanjut atau perhatian khusus adalah hernia nukleus pulposus (HNP). Hernia nukleus pulposus terjadi akibat bantalan lunak (nukleus pulposus) antara ruas-ruas tulang belakang yang terbuat dari bahan semacam jel, mengalami tekanan berlebihan hingga pecah, sehingga terjadi penyempitan dan terjepitnya saraf tulang belakang. Keluarnya atau pecahnya nukleus pulposus tersering dari diskus merembes atau keluar melalui robekan annulus fibrosus dan mengarah ke area lokasi saraf tulang belakang sehingga kejepit jaringan sekitarnya. Bila hal ini terjadi, dapat menimbulkan rasa nyeri yang hebat. HNP memiliki banyak istilah atau nama lain seperti bulging disc, ruptured disc, slipped disc, prolapsed disc, atau syaraf kejepit. Usia, cedera (jatuh misalnya akibat kecelakaan atau olahraga), pekerjaan dan jenis kelamin merupakan beberapa faktor yang dapat meningkatkan risiko Anda mengalami HNP. Pekerjaan yang mengharuskan Anda mengangkat benda berat – apalagi dengan postur atau cara yang salah – dapat memberikan beban secara berlebihan pada tulang belakang. Biasanya pekerjaan berat ini kebanyakan pada laki-laki, itu sebabnya risiko laki-laki mengalami HNP lebih tinggi dari perempuan. Penyebab NPB sebagian besar (sekitar 85%) adalah nonspesifik, atau oleh kelainan pada jaringan lunak, misalnya cedera otot, ligamen, kekakuan dan keletihan otot. Lokasi Tersering Saraf Kejepit Hasil beberapa penelitian, lokasi tersering terjadinya saraf kejepit adalah area lumbar atau punggung bawah atau pinggang, yaitu ruas L4-L5 dan titik bertumpunya beban tubuh pada L4-L5-S1. Hernia nukleus pulposus terbagi dalam 4 derajat. Derajat I: protrusi, nukleus sudah menonjol Tingkat II: prolaps, nukleus mulai bergeser namun masih berada di dalam lingkaran anulus fibrosus Derajat III: ekstrusi, nukleus sudah bocor keluar Derajat IV: sekuestrasi, nukleus sudah merembes keluar dari bantalannya dan menjepit saraf tulang belakang. Penyebab Syaraf Terjepit Penyebab HNP dapat terbagi menjadi proses degeneratif dan traumatik (cedera). Proses degeneratif yang terjadi seiring bertambahnya usia, bantalan sendi yang bekerja sebagai peredam kejut (shock absorber) akan kehilangan kadar air sehingga mengakibatkan bantalan sendi menjadi rapuh, pecah, bergeser dan menjadi tidak fleksibel. Padahal bantalan sendi ini bekerja membantu dan menjaga gerakan tulang belakang saat beraktivitas. Namun kini HNP tidak hanya usia lanjut, usia muda juga sudah banyak mengalaminya akibat tuntutan pekerjaan. Pekerjaan yang menuntut posisi tubuh tertentu dalam waktu lama, misalnya duduk, berdiri, naik turun tangga, atau mengoperasikan mesin tertentu (akibat getaran) dan bisa juga akibat cedera/jatuh. Sedangkan traumatik, akibat adanya proses degeneratif maka dapat memengaruhi kerja sendi ruas tulang belakang sehingga bisa memicu perubahan yang lebih jauh. Selain degenerasi, gerakan berulang dalam waktu lama (seperti membungkuk) dan mengangkat beban berat, dapat memberikan tekanan atau beban berlebihan pada bantalan tulang. Jika saja tekanan ini terlalu besar dan berlangsung lama maka dapat mencederai bantalan tulang. Kenali Gejala dan Lokasi Tersering Saraf Kejepit Gejala klinik bervariasi tergantung pada derajat dan saraf yang terkena. Pada stadium awal, bisa tanpa gejala. Gejala mulai muncul ketika nukleus pulposus menekan saraf tulang belakang. Gejala klinis yang paling sering adalah nyeri tajam (seperti terbakar) dan menjalar sampai ke kaki; terasa kesemutan atau baal/kebas; gangguan pada buang air kecil atau buang air besar; dan kelumpuhan bahkan gangguan fungsi seksual. Pengobatan HNP Itu Apa? Biasanya ada beberapa cara, diantaranya dengan melakukan: Kompres hangat/ dingin untuk membantu mengurangi spasme otot dan peradangan. Latihan fisik atau rehabilitasi medik untuk membantu meregangkan otot dan memperkuat otot Program penurunan berat badan bila memiliki berat badan yang berlebihan. Program latihan fisik biasanya untuk membantu merehabilitasi tulang belakang dan membantu mengurang nyeri, serta mencegah kekambuhan nyeri (baik lama dan intensitas nyeri). Penanganan dengan obat-obatan oleh dokter dengan: Meresepkan obat antiinflamasi nonsteroid (OAINS) yang bertujuan untuk membantu meredakan nyeri dan peradangan agar dapat memicu proses penyembuhan. Injeksi steroid ke area tulang belakang untuk membantu mengurangi nyeri dan peradangan. Teknologi Terkini Atasi HNP atau Syaraf Terjepit Metode endoskopi PELD (Percutaneous Endoscopic Lumbar Discectomy) merupakan teknologi terkini di Indonesia untuk menyembuhkan saraf tulang belakang yang terjepit. Jepitan saraf pada tulang belakang inilah yang menimbulkan nyeri punggung bawah atau pinggang. Jika tonjolan bantalan tulang itu terangkat dengan PELD maka saraf pun terbebas dari jepitan dan nyeri pun akan berangsur hilang. Teknik bedah konvensional umumnya memerlukan sayatan besar, prosedur PELD ini hanya memerlukan sayatan kecil, sehingga pasien merasa lebih nyaman. Selain sayatan minimal 7 mm, prosedur ini hanya dengan bius lokal jadi dapat sebagai pilihan pada Anda yang memiliki faktor kontraindikasi bius total. Agar akurat, PELD dilakukan dengan bantuan guiding C-arm. Keunggulan lainnya adalah waktu tindakan 45 menit; tidak merusak struktur jaringan sekitar saraf (otot, ligamen, tendon, tulang), tanpa rawat inap. Dan dapat segera beraktivitas karena proses pemulihannya lebih cepat. Teknologi terkini PELD ini dapat dikatakan sebagai salah satu cara sembuh dari saraf terjepit karena banyak pasien saraf terjepit yang takut operasi. Ini harapan terbaik untuk sembuh dari saraf terjepit. Pascatindakan PELD, hindari beberapa aktivitas tertentu dalam waktu tertentu, yaitu menyetir atau duduk dalam waktu lama, mengangkat beban berat, naik turun tangga dan membungkuk. Pencegahan Nyeri Syaraf Terjepit Nyeri punggung bawah dapat dicegah dengan cara berikut: Melakukan kegiatan sehari-hari dengan baik dan benar, karena nyeri punggung sering akibat postur yang salah serta akibat beban di tulang belakang. Olahraga, seperti renang, bersepeda, dapat membantu memperkuat otot-otot pada area tulang belakang Jangan mengangkat, mendorong atau menarik benda berat Jangan membungkuk atau jongkok terlalu lama. Usahakan supaya tidak batuk atau mengejan. Hindari naik turun tangga bila memungkinkan Jangan menggunakan sepatu dengan hal tinggi Menjaga berat badan tetap ideal, karena berat badan berlebihan dapat memberikan beban berlebihan pada tulang belakang.
Pantangan Untuk Penderita Skoliosis
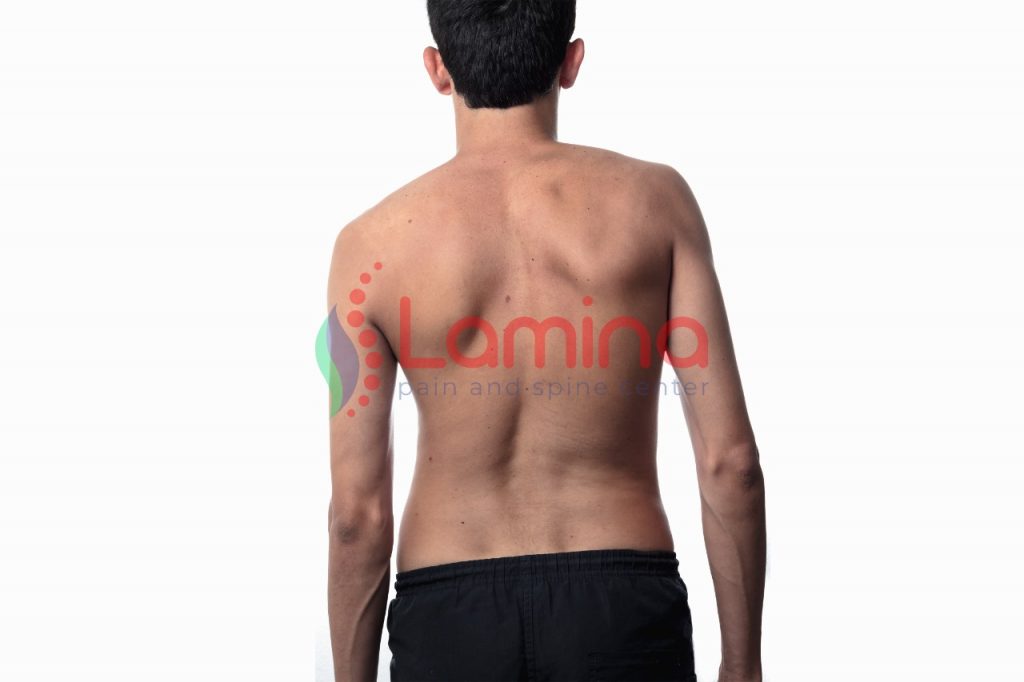
Pantangan untuk penderita skoliosis perlu dikenali agar tidak memperburuk sudut kelengkungan skoliosis yang Anda miliki atau untuk mencegah timbulnya nyeri. Kata skoliosis berasal dari bahasa Yunani, yaitu ‘skolios’ yang artinya adalah bengkok. Skoliosis adalah kelainan bentuk tulang belakang yang berupa lengkungan ke samping. Bentuk tulang belakang skoliosis akan berbentuk seperti layaknya huruf C atau S bila dilihat dari belakang. Derajat skoliosis bergantung pada derajat kelengkungannya, yang terbagi menjadi ringan, sedang, dan berat. < 15-20 derajat, skoliosis ringan 20-50 derajat, skoliosis sedang > 50 derajat, skoliosis berat. Skoliosis ini terdiri dari idiopatik (penyebab tidak diketahui) dan skoliosis degeneratif. Skoliosis Idiopatik Jika penyebab skoliosis ini tidak diketahui, skoliosis disebut skoliosis idiopatik. Biasanya terjadi pada usia remaja (adolesen) dan dapat berkembang secara cepat. Seiring dengan gerakan tulang belakang, misalnya saat tubuh berputar, membungkuk, menimbulkan perubahan fisik pada tulang rusuk dan bahu atau panggul tidak sama tinggi. Gejala yang dirasakan adalah nyeri. Pada skoliosis jenis ini, kebanyakan lengkungan terjadi di area toraks (dada) ke kanan, atau merupakan gabungan antara right thoracic curve dengan left lumbar curve (disebut double major curve). Derajat kelengkungan (kurva) < 30 derajat, sepertinya tidak akan membesar. Namun bila lengkungan mencapai 50 derajat dengan double major curve, dapat berkembang hingga usia dewasa. Skoliosis yang tidak tertangani bisa mengalami perubahan hingga sudut 100 derajat namun jarang. Bila hal ini terjadi, maka timbul ketidakseimbangan dan lengkungan tulang dapat menusuk jantung dan paru sehingga menimbulkan sesak napas. Skoliosis idiopatik sesuai usia, terbagi menjadi: Infantil: dari lahir hingga usia 3 tahun Juvenil: usia 4 hingga 9 tahun Adolesen: usia 10 hingga 18 tahun Skoliosis adolesen atau usia remaja terjadi hampir 80 persen sebagai bentuk kasus skoliosis idiopatik. Masa pertumbuhan menyebabkan perubahan pada struktur tulang belakang. Itu sebabnya deteksi kelengkungan skoliosis perlu dipantau mengingat proses pertumbuhan masih berlangsung. Penting untuk mereka usia muda mengetahui pantangan aktivitas hingga makanan untuk penderita skoliosis. Skoliosis Degeneratif Pada skoliosis degeneratif, biasanya terjadi di tulang belakang lumbar (pinggang) umumnya oleh dewasa akibat adanya proses degeneratif pada struktur tulang belakang akibat usia. Proses degeneratif oleh ‘keausan’ atau kerusakan pada sendi facet dan bantalan antartulang belakang. Bila proses degeneratif ini terjadi lebih cepat pada salah satu sisi tubuh, maka dapat menyebabkan kelengkungan skoliosis akan terjadi. Akibat proses degeneratif ini, juga bisa mengakibatkan terbentuknya taji tulang (bone spur/osteofit) atau menonjolnya bantalan tulang (herniasi nukleus pulposus atau saraf kejepit). Bila kondisi ini terjadi, maka bantalan tulang yang bocor atau menonjol itu dapat mengeluarkan sejenis protein inflamasi (inflamatoric protein) yang mengakibatkan radikulopati lumbar dengan gejala nyeri (seperti kesetrum, ditusuk jarum), kebas/baal, kesemutan yang menjalar ke bokong hingga kaki. Jika kelengkungan tersebut menyebabkan menyempitnya kanal antartulang belakang, timbullah stenosis spinal. Kondisi stenosis ini juga bisa menjepit saraf tulang belakang sehingga timbul gejala berupa nyeri dan kram pada kaki, saat berjalan dan menghilang saat beristirahat atau duduk. Seiring dengan skoliosis degeneratif, tulang belakang pun terus bergerak baik rotasi maupun membungkuk, sehingga lama kelamaan terjadi perubahan postur tubuh, seperti membungkuk, tulang bahu atau tulang panggul yang tidak sama tinggi. Penyebab Lain Skoliosis Skoliosis juga bisa terjadi yang penyebabnya antara lain: Cedera tulang belakang Infeksi tulang belakang Bawaan lahir (kongenital) Gangguan saraf dan otot (neuromuskular), misalnya penyakit distrofi otot atau palsi serebral Beberapa faktor berikut dapat meningkatkan risiko kelengkungan skoliosis Anda akan bertambah, antara lain: Jenis kelamin perempuan yang memiliki risiko 7 kali lebih besar mengalami perubahan kelengkungan tulang belakang dari sedang hingga berat dan memerlukan penanganan tertentu. Kelengkungan terjadi di area toraks atau dada. Proses pertumbuhan masih berlangsung terutama yang ke arah lateral Penanganan dan Pantangan Aktivitas Skoliosis Sekitar 90% kasus skoliosis idiopatik ringan dan hanya memerlukan observasi. Biasanya, dokter akan melakukan observasi setiap 4 hingga 6 bulan hingga remaja mencapai kematangan tulang penuh. Selain itu ada beberapa pantangan aktivitas skoliosis agar tidak memperburuk kelengkungan skoliosis yang Anda alami. Namun, perlu mempertimbangkangkan korset khusus untuk skoliosis jika salah satu dari hal berikut terjadi pada kelengkungannya berdasarkan sudut Cobb: Kelengkungan 25 atau 30 derajat namun masih dalam proses pertumbuhan Perubahan kelengkungan bertambah minimal 5 derajat dalam waktu 4-6 bulan Sebelum melakukan penanganan, dokter akan melakukan observasi terlebih dahulu baik dengan pemeriksaan fisik dan perkembangan derajat kelengkungan. Biasanya observasi selama 3-6 bulan. Bila termasuk ringan, dokter akan menyarankan penanganan non-bedah antara lain terapi fisik atau korset, atau berolahraga dalam air misalnya berenang, berjalan. Dokter akan mempertimbangkan tindakan bedah bila: Sudah menggunakan brace namun derajat kelengkungan tetap bertambah Nyeri yang terus menerus akibat kelengkungan tulang belakang Pemakaian korset terlambat Kelengkungan tulang belakang yang sangat berat Pantangan Makanan Untuk Penderita Skoliosis Dikutip dari salah satu website ternama di amerika serikat yang membahas mengenai skoliosis, https://www.scoliosisreductioncenter.com/. Ada beberapa jenis makanan yang memang harus dijadikan pantanagan untuk penderita skoliosis. Makanan tersebut antara lain yang banyak mengandung gula dan garam. Beberapa jenis makanan yang harud menjadi pantangan untuk penderita skoliosis, antara lain ; Makanan cepat saji Minuman bersoda Makanan yang banyak mengandung fruktosa Pemanis makanan buatan Produk olahan dengan bahan dasar kedelai Minuman beralkohol Coklat Tidak mudah memang menghindari jenis makanan tersebut, tapi makanan-makanan tersebut memang menjadi penyumbang obesitas dan faktor risiko penyakit lain seperti osteoporosis. Perli Anda ketahui aktivitas dan postur tubuh yang buruk tidak menyebabkan skoliosis, namun dapat mempercepat proses perkembangannya dan berpotensi menimbulkan rasa nyeri pada Anda dengan skoliosis. Program latihan fisik atau rehabilitasi medik pada skoliosis memiliki manfaat membantu: Mengurangi risiko memburuknya kelengkungan skoliosis Memperbaiki koordinasi otot dan otak Memperlambat perkembangan kelengkungan skoliosis Menstabilkan kelengkungan Mengurangi kebutuhan tindakan bedah Mengurangi nyeri Membantu memperkuat otot-otot Dokter akan menyusun program latihan fisik ini sesuai dengan kondisi kelengkungan tulang belakang Anda. Pantangan Untuk Penderita Skoliosis Menggunakan handphone terlalu lama. Saat menggunakan handphone, posisi kepala cenderung menunduk sehingga membebani tulang belakang dan pembuluh darah. Aktivitas ini seringkali memicu timbulnya nyeri leher kronik dan kemungkinan memperburuk skoliosis. Gerakan yang mengharuskan membungkuk ke depan atau ke belakang Sepak bola atau renang kompetitif Gimnastik, balet, koprol dan lompat tinggi Tengkurap atau berbaring di perut Bermain trampoline Lari jarak jauh Mengangkat atau membawa beban berat Angkat beban/angkat besi saat sedang gym Berkuda Aktivitas yang BOLEH Gerakan peregangan sesuai dengan program latihan fisik dari dokter, antara lain side plank, bird dog,
Pengapuran Tulang atau Osteoartritis Ini Cara Pengobatannya

Cara pengobatan pengapuran tulang perlu sesuai dengan kondisi Anda. Pengapuran tulang atau osteoartritis umumnya oleh karena perubahan sendi akibat proses degeneratif atau proses yang terjadi seiring dengan penuaan. Pengapuran tulang osteoarthritis dapat menyebabkan nyeri dari ringan hingga berat sehingga berisiko berhentinya aktivitas harian Anda karena pengapuran tulang osteoarthritis ini menyerang sendi-sendi. Sendi yang rentan mengalami pengapuran antara lain tangan, tulang belakang (leher, punggung, pinggang), siku, lutut dan sendi lainnya. Apa Itu Pengapuran Tulang atau Osteoartritis? Pada sendi yang sehat, terdapat lapisan jaringan keras, halus dan licin (disebut dengan kartilago atau tulang rawan) melindungi permukaan tulang dan membantu tulang bergerak bebas tanpa bergesekan. Bila terjadi pengapuran, sebagian kartilago ini menipis sehingga permukaannya menjadi kasar sehingga sendi dan tulang tidak dapat bergerak bebas seperti semula. Tubuh akan beradaptasi dengan perubahan tersebut dengan proses perbaikan jaringan. Namun proses ini menimbulkan beberapa perubahan pada struktur sendi yang justru menimbulkan nyeri, bengkak, dan sulit bergerak, akibat: Tumbuhnya tulang baru (taji tulang/bone spurs) di ujung sendi. Taji tulang ini dikenal dengan osteofit yang dapat membatasi gerakan atau bergesekan dengan jaringan lain. Lapisan kapsul sendi (sinovium) dapat menebal dan menghasilkan cairan yang berlebihan sehingga sendi akan membengkak. Jaringan di sekitar sendi yang membantu menyangga sendi dapat meregang sehingga seiring dengan waktu, sendi ini menjadi tidak stabil lagi. Penyakit ini dimulai secara bertahap dan dapat memburuk seiring waktu. Terdapat beberapa faktor yang dianggap dapat menyebabkan pengapuran tulang, antara lain: Risiko pengapuran tulang meningkat sesuai dengan usia karena tulang, otot dan sendi juga dapat menua. Cedera sendi, yang menyebabkan kerusakan atau robekan pada sendi dapat memicu timbulnya OA di kemudian hari. Pemakaian berlebihan pada sendi yang sama dalam waktu lama, misalnya saat bekerja atau berolahraga. Obesitas (kelebihan berat badan), dapat memberikan beban tambahan pada sendi dan sel-sel lemak kemungkinan dapat memicu proses inflamasi. Otot-otot yang lemah Genetik atau keturunan Jenis kelamin, perempuan lebih rentan mengalami pengapuran tulang osteoartritis. Kenali Gejala Pengapuran Tulang Gejala akibat pengapuran ini biasanya lebih sering muncul seiring dengan waktu, tidak mendadak. Gejalanya meliputi: Nyeri pada sendi selama melakukan aktivitas atau bekerja, bisa bekerja lama atau selesai bekerja Kekakuan sendi yang biasanya muncul di pagi hari atau setelah beristirahat Saat menekuk sendi, terdengar bunyi atau krepitus Sendi tampak bengkak Otot sekitar sendi melemah Sendi tidak stabil Pengapuran ini mengenai beragam sendi pada tubuh, seperti: Pinggul, nyeri terasa di pangkal paha atau bokong dan kadang pada lutut atau paha bagian dalam Lutut, akan terdengar bunyi seperti bergesekan Jari-jari tangan. Tumbuhnya tulang baru (taji tulang/bone spur) dapat menyebabkan jari bengkak, nyeri, dan kemerahan. Rasa nyeri pada pangkal ibu jari. Ibu jari kaki akan terasa nyeri dan juga timbul bengkak pada pergelangan kaki atau jari kaki Pemeriksaan medis, pemeriksaan fisik dan pemeriksaan laboratorium dapat membantu dokter untuk menegakkan pengapuran tulang osteoarthritis. Saat berkonsultasi, dokter akan meminta Anda untuk menceritakan riwayat media, gejala yang muncul, dan bagaimana nyeri yang dapat mengusik aktivitas harian. Dokter juga akan melihat dan memeriksa gerakan sendi. Pemeriksaan yang mungkin dilakukan adalah: Aspirasi sendi dengan cara mengambil cairan yang mungkin menumpuk di sendi Rontgen dapat melihat kerusakan tulang atau sendi atau adanya perubahan oleh karena pengapuran MRI, dapat memperlihatkan gambaran kartilago dan sendi lainnya. Cara Pengobatan Pengapuran Tulang Pengobatan pengapuran dapat berupa kombinasi beberapa terapi, yaitu: Obat, misalnya obat antiinflamasi nonsteroid (OAINS) Olahraga Menurunkan berat badan yang berlebihan Terapi fisik atau rehabilitasi medik dengan program latihan penguatan otot Kompres hangat dan dingin, Pengambilan cairan sendi yang berlebihan Terapi injeksi, misalnya injeksi steroid, PRP atau viscosuplemen Bila diperlukan, memakai alat bantu misalnya korset, tongkat Pengobatan mana yang sesuai dengan Anda, bergantung pada penyebab dan faktor lainnya, seperti usia, aktivitas harian atau pekerjaan, kondisi kesehatan secara keseluruhan, lokasi terjadinya pengapuran, dan tingkat keparahan pengapuran. Cara Sehat di Rumah Beberapa langkah sehat berikut dapat membantu memperlambat proses OA dan membuat Anda tetap sehat: Menjaga berat badan tetap seimbang. Langkah ini perlu dikombinasi dengan olahraga rutin dan mengonsumsi makanan sehat. Menjaga kadar gula darah. Bila kadar gula darah dalam kondisi tinggi kemungkinan dapat memengaruhi lapisan kartilago dan rentan alami kerusakan. Mempertahankan atau memperbaiki gerakan, misalnya dengan selalu melakukan peregangan, berjalan kaki. Segera hentikan aktivitas bila menimbulkan nyeri. Melindungi sendi. Saat ingin berolahraga jangan lupa lakukan gerakan pemanasan dan pendinginan seusainya. Seimbangkan hal ini dengan istirahat dan aktivitas sepanjang hari. Relaks atau beristirahat untuk mengurangi stres, misalnya dengan mendengarkan musik. Gaya hidup sehat dengan makan makanan sehat, tidak merokok, dan tidur cukup.
